Т.П. Клюшник**, ФГБНУ «Научный центр психического здоровья», Москва, Россия, klushnik2004@mail.ru
A.A. Коваль-Зайцев***, ФГБНУ «Научный центр психического здоровья», Москва, Россия, kovalzaytsev@gmail.com
Л.П. Якупова****, ФГБНУ «Научный центр психического здоровья», Москва, Россия, yakupoval@mail.ru
Расстройства аутистического спектра (РАС) и детская шизофрения (ДШ) представляют наиболее сложные, дискуссионные проблемы современной психиатрии и смежных наук. Актуальность их нозологической дифференциации составляет первостепенную проблему медицины в связи с высокой распространенностью в детской популяции РАС (62 на 10 000, ВОЗ, 2014 г.), а ДШ (1,66 на 10 000 в РФ, 2012 г.), трудностями диагностики, с нарушениями социализации и недостаточной изученностью патогенеза [Симашкова Н.В, 2016].
При том, что еще в 80-е годы прошлого века L. Kolvin (1971), M. Rutter (1972) разделили детские психозы на детский аутизм (ДА), шизофрению и дезинтегративный психоз, до настоящего времени в мире сохраняется дискуссия о принадлежности психотических форм РАС к шизофрении [16, 17, 23].
Возвращаясь к истории вопроса, следует отметить, что Е. Bleuler (1911) охарактеризовал аутизм при шизофрении как «отрыв от реальности вместе с относительным или абсолютным преобладанием внутренней жизни» для обозначения избегания социальной жизни, которое наблюдается у взрослых людей, больных шизофренией. Более того, уход больного в мир фантазий он обозначил термином «аутизм» и диагностировал аутизм у любых психотиков эндогенного и органического происхождения. Будучи одним из первичных расстройств, аутизм характеризуется им как шизофренический способ существования. Блейлер именно в аутизме видел начало, создающее болезнь и источник возникновения других психических нарушений. Совпадающая с манифестацией болезни аутистическая трансформация личностного мира, изменившееся восприятие собственного Я и окружающего, наполненного новым смыслом и скрытыми значениями, переживается как катастрофа [Clemmens, 2012].
Применение данного понятия к картине аутистического расстройства у детей началось практически в одно и то же время. В 1943 г. L. Kanner в Балтиморе использовал термин «аутизм», введенный Bleuer, для описания «патогномоничного расстройства общего развития», которое проявляется неспособностью детей устанавливать нормальный контакт с людьми и адекватно реагировать на ситуации с начала жизни. Он описал 11 пациентов с «крайним аутичным одиночеством» и «навязчивым стремлением к однообразности». Полгода спустя H. Asperger (1944) в Вене употребил термин «аутизм» в таком же ключе в публикации «Аутичные психопаты детского возраста», в которой он описал мальчиков с высоким интеллектом и расстройством способности контактировать с окружающими. Авторы независимо друг от друга начали использовать данное понятие в рамках проблемы аутизма, вынося его частично за рамки шизофрении. Из-за отсутствия единых диагностических критериев оставалось неясным, являются ли аутизм и детская шизофрения разными названиями одного расстройства или же они представляют собой разные, возможно, перекрывающиеся нозологии с характерной симптоматикой, манифестацией и течением. К сожалению, L. Kanner приложил руку к этой путанице, так как, с одной стороны, он недооценил разницу между его «аутизмом» и «детской шизофренией» у Potter (1933), Lutz (1937), Bender (1942). У его пациентов было врожденное нарушение способности формировать нормальный, биологически обусловленный эмоциональный контакт с окружающими, а дети с шизофренией демонстрировали нормальное развитие до определенного момента появления психотических симптомов. С другой стороны, L. Kanner считал аутизм психотическим феноменом, возможно, самым ранним проявлением шизофренического процесса. Правомерность отнесения к болезням шизофренического спектра синдрома Каннера (СК) вызывает значительные сомнения в связи с тем, что СК не имеет с шизофренией общих механизмов симптомообразования, ни свойственной шизофрении прогредиентности, ни сходства самого феномена аутизма [Симашкова Н.В, 2016; Garralda, 2012].
К этой неоднозначности клинических оценок решили подойти с двух сторон. Британская рабочая группа по шизофреническому синдрому в детстве постаралась определить общие факторы у детей с психозами (Creak et al., 1961), тогда как рабочая группа ВОЗ, возглавляемая M. Rutter (1968), постаралась разделить эти два явления в детской психиатрии. Подборка специализированной литературы вошла в исторический обзор «Детские психозы и шизофрения» W. Parry-Jones (2001). На данном этапе развития науки представители детской психиатрии, описав ДА как самостоятельную полиэти- ологическую болезнь, не родственную эндогенным психозам, оставив определяющим за данным феноменом нарушение контактов пациента с внешним миром, сумели радикально отделить его от шизофрении, переведя в раздел детского аутизма. Начиная с поздних работ L. Kanner, Eisenberg (1958) по настоящее время, уточняются и изучаются преимущественно неспецифические симптомы аутизма: кататоническое возбуждение с определенным набором двигательных стереотипий, извращение аппетита с разными формами нарушений пищевого поведения и другими нарушениями поведения у больных с РАС [Симашкова Н.В, 2016].
Обсуждение связи аутизма и шизофрении далее осложнялось имеющимися диагностическими классификациями. В справочнике 1952 г. по диагностике и статистике психических расстройств Diagnostic and Statistical Manual of Mental Disorders — (DSM-I) у детей с симптомами аутизма диагностировалась «шизофреническая реакция детского типа». В DSM-II (1968) симптомы стремления к уединению, отстраненность, сенситивность, робость и застенчивость, а также общая неспособность устанавливать близкие межличностные взаимоотношения описывались как «реакция ухода в детстве». В DSM-III, МКБ-9 (1980) «Ранний детский аутизм» (299.0), как отдельная нозологическая единица, был выделен в рубрике 299 — «Психозы, специфичные для детского возраста» и разделен с «Шизофренией, детский тип» — 299.91.
Детская форма шизофрении в МКБ-10 (1994) не упоминается. В США детскую шизофрению крайне редко ставят до 14-летнего возраста, в странах Европы — ранее 9 лет. Детская шизофрения в МКБ-10 (1994, 1995) не внесена и в «Общие нарушения психического развития» (F84). В связи с чем в МКБ-10 в РФ (1999) был введен специальный раздел — «шизофрения (детский тип)» — F20.8xx3. В него вошли тяжелые, «ядер- ные» формы шизофрении: кататоническая, гебеф- ренная, параноидная [МКБ-10. Международная классификация, 1994].
В 80-е годы прошлого столетия L. Wing ввела понятие «аутистический спектр», или континуум заболеваний, сопровождающихся нарушениями общения, социального взаимодействия, социального понимания и воображения. Аутистический континуум включает генетически и клинически разнородные психические расстройства, объединенные признаком нарушенного социального взаимодействия. В 2011 г. в ФГБНУ НЦПЗ континуум аутистических расстройств представлен в форме «спектра аутистических расстройств» (Симашкова Н.В., 2011, 2013). В классификации Американской психиатрической ассоциации (DSM-V, 2013) представлена рубрика «Расстройства аутистического спектра» (РАС) с шифром 299.00 (F84.00). Уточняется, что проявления заболевания сильно различаются в зависимости от тяжести аутизма, уровня развития и хронологического периода, поэтому используется термин «спектр». «Тяжесть состояния» проявляется в ухудшении и ограничении социального взаимодействия, в повторяющейся картине поведения. Если в клинической картине присутствует кататония, то отдельно указывается «кататония, связанная с РАС» [Diagnostic and Statistical, 2013].
До настоящего времени остается дискуссионным вопрос о сущности аутизма: что это — отдельный симптом, негативный синдром или нозологическая форма, болезнь (Красильников Г.Т., 1996; Башина В.М. и др.,1999). В.М. Башина (2009) к детскому аутизму эндогенному отнесла «детский аутизм процессуальный, психотический», подразделив его (основываясь на временном принципе МКБ-10) на: 1) формирующийся с началом от рождения до 3 лет (ранняя детская шизофрения, инфантильный психоз); 2) формирующийся в связи с развившимся шизофреническим психозом от 3 до 6 лет [Башина, 2009].
Rapin в 1996 выделил «регрессивный аутизм» в относительно небольшой группе больных с РАС (10-20%), с классическими симптомами аутизма и наступающей деградацией психики в возрасте 16—24 месяцев жизни, на фоне нормального развития или аутистического дизонтогенеза. У части этих больных периодически возникали эпилептическая активность на электроэнцефалограмме, преимущественно в ночные часы, и редкие судорожные припадки. Исход при этой форме РАС был крайне тяжелым (Симашкова Н.В., 2013; Gillberg Ch., 2000), с формированием олигофреноподобного и психоорганического дефекта [Симашкова, 2013; Diagnostic and Statistical, 2013]. Ch. Gillberg (2009) считает, что этот тип, иногда называемый «регрессивным аутизмом», является отдельной нозологической единицей, более близкой к детскому дезинтегративному расстройству, чем к варианту аутизма, описанному Каннером. По нашему мнению, описанное расстройство соответствует «галопирующей форме шизофрении» по Т.П. Симсон (1948), когда «процесс, начавшись очень бурно и остро, чрезвычайно быстро приводит к тяжелой деградации психики, которая сохраняется в ремиссии с чертами диссоциации на раннем этапе и сглаживанием ее в отдаленном периоде болезни». Описанное расстройство также соответствует ранней детской злокачественной шизофрении с «регрессивными (негативными) расстройствами» — по В.М. Башиной (1989) и «дефект-психозам» — по G. Huber (1979), которые развиваются по типу «шизофренической катастрофы» уже в первые 6—36 мес. болезни с ранним формированием олигофреноподобного дефекта. При выявленной феноменологической «универсальности» аутизма в детском возрасте (Тиганов А.С., Башина В.М., 2005) как одинаковости его клинических проявлений при разных заболеваниях, оставалось неясным, что лежит в основе этой общности как с психопатологических, так и с патогенетических позиций. Однако перечисленные L. Kanner и H. Asperger симптомы аутизма у детей настолько точны, что они практически не отличаются от используемых в настоящее время основных диагностических критериев в МКБ-10 [Башина, 1989; Симашкова, 2013; Симашкова, 2015; Симашкова Н.В, 2016].
«Когнитивная» гипотеза, наоборот, в последние годы развивается, касаясь в основном таких сфер РАС как нарушения социализации и коммуникации, при этом неизбежно затрагиваются и эмоциональные аспекты болезни. Важно, что эта теория тоже опирается в своих предпосылках на биологическую основу, а именно на открытие в мозге высших животных и человека системы зеркальных нейронов (Di Pellegrino et al., 1992; Gallese et al., 1996). Зеркальные нейроны — это группы клеток (MNS) коры мозга, которые активируются как при выполнении действия, так и при наблюдении за действием другого человека, т.е. функционально они связаны с процессами подражания. Подражание является одной из базовых форм обучения и играет основную роль в приобретении моторных, коммуникативных и социальных навыков. Предполагается, что через подражание системы MNS могут играть важную роль в способности понимать действия других людей, а также намерения и эмоции, которыми они в своих действиях руководствуются. Это достигается через механизмы моделирования восприятия в собственной моторной и лимбической системах (Oberman, Ramachandran, 2007), что обеспечивает основу для развития способов социализации, включая имитацию, понимание чужого сознания, эмпатию (способность к сопереживанию) и язык. В многочисленных исследованиях последних лет показано, что у людей с детским аутизмом работа системы зеркальных нейронов нарушена, и это может влиять на их способность моделировать восприятие других индивидуумов (Oberman, Ramachandran, 2007; Williams et al., 2001; Baron-Cohen, 2001). Неправильное функционирование MNS-систем, возникшее, возможно, в результате комбинации генетических факторов и неблагоприятных факторов окружающей среды, может приводить к нарушению представления «я — другие» и быть причиной социального и коммуникативного дефицита у больных с РАС (Williams et al., 2001). Способность увидеть мир с точки зрения другого человека обозначают в литературе термином «theory of mind» — «модель психического», или «понимание чужого сознания» (Premack, Woodruff, 1978; Baron-Cohen, 1989). Под этим термином подразумевают способность оценить весь набор психических состояний — намерений, желаний, надежд, эмоций, которые являются причиной действий другого индивидуума. Такой способности нет у детей с ДА, они часто неправильно понимают желания и поведение окружающих (Gillberg С., 2000), относятся к ним как к неодушевленным предметам [Симашкова Н.В, 2016; Gillberg, 2000; Zavadenko, 2014]. Поскольку им сложно оценить поведение других людей, они пребывают в растерянности в тех ситуациях, когда необходимо догадываться о намерениях, знаниях и эмоциях других. Что касается эмоциональной отзывчивости (эмпатии), то у больных, страдающих аутизмом, обнаруживается низкая активность премоторных зеркальных нейронов и отделов мозга, связанных с эмоциями (Dapretto М. et al., 2006): с островком и миндалиной [Симашкова, 2013]. Для оценки нарушений в работе системы зеркальных нейронов и активности разных отделов мозга при РАС используются данные функциональной нейровизуализации. Часто применяется также ЭЭГ метод, который позволяет изучать изменения мю-ритма, связанные либо с собственной двигательной активностью, либо с наблюдением за чужими действиями. Таким образом, гипотеза зеркальных нейронов (Косоногов, 2009) позволяет объяснять с сугубо естественнонаучной точки зрения такие явления социальной жизни как подражание, эмпатию, понимание чужого сознания, и вскрывает нейрофизиологические механизмы ДА [16; 18 ].
По фенотипической картине ДА и ДШ близки, имеют сходный клинический уровень продуктивных малоспецифических кататонических нарушений, социальную дезадаптацию, доманифестный дизонтогенез. Однако при ДШ, помимо кататонических расстройств в приступах, отмечаются и другие общие критерии шизофрении: бред, галлюцинации, элементы синдрома Кандинского-Клерамбо (МКБ-10,1994). В круге негативных нарушений при ДШ уже на доманифестном этапе присутствуют признаки регресса, схизиса, неадекватность эмоциональных реакций. В ремиссии сохраняются двигательные стереотипии, тяжелый аутизм, когнитивный дефект. Течение болезни прогредиентное. При ДА кататонический синдром занимает основное место в структуре приступа, сменяется нажитым гиперкинетическим — в ремиссии, когда смягчаются аутизм и когнитивный дизонтогенез, прослеживается положительная динамика течения болезни [МКБ-10. Международная классификация, 1994; Симашкова, 2010; Симашкова, 2011; Симашкова, 2013; Симашкова Н.В, 2016].
До настоящего времени в мире не существует четких объективных показателей для нозологического разграничения ДА и ДШ. К тому же вся история изучения расстройств аутистического спектра прошла под знаком совместной работы врачей, психологов, педагогов. Больные, описанные Г. Аспергером и Л. Каннером, обязательно осматривались психологами. С психологических позиций, среди нарушений различных сфер психики у них выявлены нарушения общения и социализации, эмоционального развития, изменение этапов становления и функций речи, игровой деятельности, становления и протекания основных психических процессов (восприятия, мышления, памяти). В контексте отечественного подхода к ДА принято относить его к нарушениям развития — психическому дизонтогенезу, искаженному типу по В.В. Лебединскому [Лебединский, 1996], основной особенностью которого при ДА является диссоциирован- ность, рассогласованность темпов и уровня развития различных сфер, в сочетании с ретардацией, опережением или нормальным развитием каждой составляющей психики [Башина, 2009; Коваль-Зайцев, 2010; Коваль-Зайцев, 2016].
При детском аутизме наиболее отчетливо проявляется асинхрония формирования функций и систем: развитие речи нередко обгоняет развитие моторики, тогда как при ДШ речь часто отстает, «абстрактное» мышление опережает развитие наглядно-действенного и наглядно-образного. Раннее развитие формально-логического мышления усиливает способность к абстракции и способствует безграничным возможностям для умственных упражнений, не ограниченных рамками социально значимых оценок. При ДШ, как правило, у детей наблюдается диссоциированная ретардация интеллектуального развития наряду с грубыми нарушениями в отдельных сферах интеллектуального развития. Cienfuegos A. et al. (1999) отмечают, что при ДА нарушается точность обработки фонетической информации, и полагают, что дефицит точности фонетической обработки информации может существенно влиять на когнитивную дисфункцию при ДА [Коваль-Зайцев, 2010].
С клинической точки зрения нарушения мышления не являются специфическими для РАС. При ДА ряд отечественных и зарубежных исследователей отмечали особенности мышления, тогда как при ДШ указывали на явления расщепления (схизиса). Больные с ДШ при патопсихологическом обследовании выбирали второстепенные признаки, детали при невозможности выделить существенные, главные, категориальные признаки. У больных отмечалась сниженная способность к окончательной формулировке, наблюдалось соскальзывание по линии побочных связей, часто приводящее к неправильным выводам [Зверева, 2016].
С.Я. Рубинштейн представила экспериментальные данные, свидетельствующие о том, что детям, страдающим ДА, доступен высокий уровень обобщения, но вместе с тем они допускают такие ошибки в выполнении заданий, которые свидетельствуют о непоследовательности суждений и искажении процесса обобщения, разноплановости и нарушении целенаправленности мышления. Очевидна связь речи и мышления при нормальном онтогенезе и при ДА. Отсутствие коммуникативной и регулирующей функции речи при аутистическом расстройстве приобретает искаженный характер. При выполнении теста Векслера дети с ДА обычно показывали большой разрыв между показателями невербального и вербально-логического интеллекта. Неудивительно, что даже интеллектуально сохранный ребенок, страдающий аутизмом, при выполнении тестов на интеллект в результате получал балл, соответствующий детям с ЗПР или с умственной отсталостью. В то же время у многих детей с синдромом Аспергера более выражены проблемы с предметной деятельностью, в результате чего вербально-логическое мышление оказывается более развитым, нежели наглядно-действенное. Важную роль в особенностях мышления играло также отсутствие переживания себя как активного участника процесса, в результате чего ребенок при возникновении схожей проблемной ситуации не был способен воспользоваться собственным прошлым опытом. Искажение самосознания также выступало в качестве одной из основных причин нарушения мотивационного аспекта мышления, отсутствия целенаправленности, недостаточности ориентировки текущей деятельности на результат [Зверева, 2016; Коваль-Зайцев, 2010].
В 80-е и 90-е годы прошлого века появился ряд публикаций психологов когнитивного направления, выделяющих в качестве основного дефекта (первопричины аутизма) дефицитарность определенных когнитивных процессов (Baron- Cohen S., Leslie A., Frith U., 1986). Недоразвитие когнитивных процессов, ответственных за символическую репрезентацию объектов и событий, неспособность одновременно удерживать в памяти реальные и символические свойства предметов (Leslie А., 1991), включали проблемы с символическим опосредованием, символической игрой и пониманием психической компоненты других детей (их намерений, желаний, возможности ошибочного мнения и пр.), юмора и дословного понимания метафор, образных выражений. При этом отмечается, что без специальных занятий ребенок с ДА обучиться самостоятельно этому не способен [Симашкова Н.В, 2016]. Как отмечает ряд зарубежных исследователей, многим детям с ДА в целом доступны такие операции как соотношение, классификация, обобщение, понимание причинно-следственных связей и пр. Основная трудность состояла в активном использовании имеющихся знаний и навыков в обыденной жизни, в ситуациях непосредственного общения с другими людьми, т.е. в переносе и модификации их в любой новой ситуации [Симашкова, 2013].
Экспериментальное исследование Sponheim S. et al. (2003), направленное на изучение операционной стороны мышления, а именно абстрагирования, сравнения, обобщения, на материале интерпретации пословиц, обнаружило, что способность к абстрагированию и так называемому сверхобобщению позитивно коррелирует с общим уровнем развития пациентов.
Дифференциальная патопсихологическая диагностика ДА не должна сводиться лишь к оценке умственных способностей (величине IQ). Данные об интеллектуальном развитии следует рассматривать только в контексте особенностей общего психического развития ребенка. Помимо этого, особое внимание необходимо уделять уровню сформированности произвольной регуляции поведения, и в первую очередь регуляции, связанной с ориентировкой на других детей, и социальным мотивам [Симашкова Н.В, 2016].
С 2005 года и по настоящее время в ФГБНУ НЦПЗ на базе отдела детской психиатрии проводится патопсихологическое дифференциально-диагностическое исследование ДА и ДШ. Выявлены диагностические патопсихологические маркеры, характерные для той или иной нозологии. Профили больных квалифицируются в рамках различных видов когнитивного дизонтогенеза [Зверева, 2016]. Экспериментальные исследования состояния восприятия, мышления и мелкой моторики больных посредством применения Психологообразовательного теста (Psychoeducational Profile — РЕР) и батареи патопсихологических методик («Фигуры Липера», «Идентификация формы», «Конструирование объектов», «Малая предметная классификация») подтверждают (Коваль-Зайцев А.А., 2010) соответствие результатов РЕР и патопсихологических методик в диагностике когнитивного дизонтогенеза [Коваль-Зайцев, 2010; Коваль-Зайцев, 2016; Shopler]. По материалам оценки выделены три вида когнитивного дизон- тогенеза у детей с аутистическими расстройствами: искаженный, дефицитарный и регрессивный с выраженным когнитивным дефектом. Первый отличался диссоциированным по сравнению с нормой психическим развитием (без грубого отставания, за исключением мелкой моторики); второй характеризовался выраженной диссоциацией в развитии разных сфер психической деятельности при определяющем значении ретардации. Данные виды когнитивного дизонтогенеза были характерны для больных с ДА. В свою очередь, третий вид когнитивного дизонтогенеза отличался выраженным регрессом когнитивных функций и формированием олигофреноподобного дефекта и был характерен для больных ДШ [Коваль-Зайцев, 2010; Коваль-Зайцев, 2016].
Необходимо отметить, что когнитивный ди- зонтогенез при ДА представлял собой сочетание ретардации и акселерации. Дети с искаженным видом когнитивного дизонтогенеза не обнаруживали отставания в развитии по «шкале восприятия» PEP и были успешнее по результатам выполнения патопсихологических методик. Дети с дефицитарным видом когнитивного дизонтоге- неза имели диссоциацию операционного и предметно-содержательного компонентов мышления и восприятия. Дети с регрессивным видом когнитивного дизонтогенеза (больные ДШ) имели выраженную дезинтеграцию и грубое отставание операционного и предметно-содержательного компонентов мышления и восприятия. При этом предметно-содержательный аспект мышления у всех больных имел более выраженное отставание, чем аналогичный компонент гнозиса [Коваль-Зайцев, 2010; Коваль-Зайцев, 2016].
Многочисленными исследованиями показана вовлеченность иммунных (как воспалительных, так и аутоиммунных) реакций в патогенез расстройств аутистического и шизофренического спектра [Андросова; Клюшник, 2011; Клюшник, 2016; Симашкова, 2013; Симашкова Н.В, 2016]. В крови пациентов выявляются различные маркеры воспаления: повышенный уровень провоспалительных цитокинов [Клюшник, 2011; Клюшник, 2016], белков острой фазы [Brown]; изменение активности протеолитических ферментов, ответственных за сосудистую проницаемость [Клюшник, 2011; Клюшник, 2016; Симашкова Н.В, 2016], а также повышенный уровень аутоантител к нейроантигенам [Андросова; Клюшник, 2011; Клюшник, 2016; Симашкова, 2013; Симашкова Н.В, 2016]. Механизмы выявляемых иммунологических отклонений при РАС, шизофрении и других нарушениях развития центральной нервной системы в настоящее время не вполне ясны. Предполагается, что эти изменения отражают реакцию иммунной системы на патологический процесс в мозге, которая направлена на восстановление нарушенного гомеостаза. Вместе с тем, не исключается также возможность нарушений (в том числе, генетически обусловленных) в самой иммунной системе. Эта проблема, помимо фундаментального патогенетического аспекта, имеет также важное прикладное значение: количественная оценка уровня воспалительных маркеров и (или) аутоантител к нейроантигенам в крови пациентов может улучшить надежность диагностики и обеспечить лабораторный мониторинг развития заболевания, т.е. использоваться для персонифицированного ведения пациентов.
Значительно различаются при ДА и ДШ и функциональные характеристики ЦНС, оцениваемые по нейрофизиологическим параметрам. Здесь также наблюдается корреляция тяжести клинической картины и степени нарушения ЭЭГ. В клинической ЭЭГ отрицательным воздействием на биоэлектрическую активность мозга считается уменьшение мощности альфа-ритма и увеличение мощности медленных ритмов тета-дельта диапазонов. И то, и другое имеет место в период регрессивных приступов при ДШ, причем такой паттерн как доминирование ритмической тета-активности, у здоровых детей вообще не встречается. Зато этот ритм является «визитной карточкой» для тяжелых заболеваний с распадом высших психических функций и для больных со значительной задержкой развития. Это позволяет считать тета-ритм маркером состояния регресса при ДШ. Он достоверно обнаруживается при данном расстройстве. Наблюдается также корреляция между количественной мерой ритма и клиническим проявлением регресса — при улучшении состояния его выраженность уменьшается. Но уменьшение бывает незначительным, и у больных данной группы тета- ритм, как правило, сохраняется длительное время, что позволяет говорить о неблагоприятном прогнозе. При психотической форме детского аутизма — инфантильном психозе с кататоническими расстройствами отсутствие тета-ритма и присутствие регулярного альфа-ритма в приступе является благоприятным прогностическим признаком. В качестве дополнительного маркера этого заболевания может выступать выраженный сенсомоторный ритм, который появляется в период ремиссии, когда кататонические расстройства замещаются нажитым гиперкинетическим синдромом. Можно отметить, что этому ритму отводится значительная роль в современных гипотезах, связывающих патогенез РАС с нарушениями в работе системы зеркальных нейронов [Симашкова Н.В, 2016; Якупова Л.П, 2016; Zavadenko, 2014].
По данным патопсихологических исследований, инфантильный психоз (ИП) и ДШ имеют разные исходы когнитивных нарушений: сохранение стабильного когнитивного дефекта при детской шизофрении и частичную нивелировку когнитивного дизонтогенеза при детском аутизме [Зверева, 2016; Коваль-Зайцев, 2010; Симашкова, 2010; Симашкова Н.В, 2016].
В связи с этим своевременным и актуальным является поиск биологических маркеров, наряду с базисными психопатологическими, для объективного подтверждения разной нозологической принадлежности указанных расстройств, дифференцированной абилитации.
Определение диагностических маркеров ДА и ДШ
Цель проведенного исследования — определение диагностических биологических (иммунологических и нейрофизиологических), патопсихологических маркеров ДА и ДШ для потенциального использования в качестве дополнительного дифференциально-диагностического инструмента при клиническом обследовании пациентов.
Материалы и методы
Исследовательские работы проведены в отделе детской психиатрии (заведующая — доктор мед. наук Н.В. Симашкова); в лаборатории молекулярной биохимии (заведующая — доктор мед. наук, профессор Т.П. Клюшник); лаборатории нейрофизиологии (заведующий — доктор биол. наук, профессор А.Ф. Изнак) Федерального государственного бюджетного научного учреждения «Научный центр психического здоровья».
Были обследованы 130 пациентов детского возраста с детским аутизмом и детской шизофренией: 1 группа — детский аутизм, инфантильный психоз (ИП) (F84.02) — 83 человека (57 мальчиков и 26 девочек в возрасте 5 [4—6] лет); 2 группа — «Шизофрения, детский тип» (ДШ) — F20.8xx3 — 47 человек (29 мальчиков и 18 девочек в возрасте 11 [8—13] лет). «Шизофрения, детский тип» — F20.8xx3 по МкБ-10 (1994), адаптированной в Российской Федерации в 1999 году.
Контрольную группу составили 67 соматически и психически здоровых детей, сопоставимых по возрасту и полу с пациентами исследуемых групп.
Критерии включения:
— возраст пациентов — 3—15 лет;
— расстройства аутистического спектра (МКБ- 10, 1999);
— инфантильный психоз (F84.02) при детском аутизме;
— детская шизофрения (F20.8)
Критерии исключения:
— непсихотические формы расстройств аутистического спектра (синдром Аспергера, синдром Каннера, атипичный аутизм, синдром Ретта);
— клинические и лабораторные признаки наличия острых и хронических инфекционных, воспалительных и аутоиммунных заболеваний.
В работе использовались клинико-психопатологический, клинико-динамический, нейрофизиологический, иммунологический, патопсихологический, психометрический методы.
Для количественной оценки выраженности детского аутизма использовали шкалу (Childhood Autism Rating Scale — CARS [Schopler, 1980]. Выраженность кататонических расстройств оценивали по шкале кататонии BFCRS [Bush]. При клиническом обследовании пациентов с расстройствами шизофренического спектра использовалась психометрическая шкала PANSS, адаптированная для детского возраста. Для всех пациентов использовалась оценка тяжести по шкале общего клинического впечатления (Clinical Global Impression Scale — Severity CGI-S), [Spearing, 1997].
Иммунологическое обследование. Определяли следующие иммунологические показатели сыворотки крови, вовлеченные в процесс развития и функционирования нервной системы: энзиматическую активность ЛЭ, функциональную активность а1-ПИ, уровень аутоантител к фактору роста нервов (аАТ-ФРН) и основному белку миелина (аАТ-ОБМ). Активность ЛЭ определяли энзиматическим методом с использованием специфического субстрата N-терт-бутокси-карбонил- аланин—в—нитрофениловый эфир (BOC-Ala-ONp) и оценивали в нмоль/мин^мл [Андросова; Клюшник, 2011], функциональную активность а1-ПИ — спектрофотометрическим методом и оценивали в ИЕ/мл [Клюшник, 2011; Симашкова Н.В, 2016]. Для определения уровня аАТ-ФРН и аАТ-ОБМ использовали иммуноферментный анализ [Андросова; Клюшник, 2011; Симашкова Н.В, 2016]. Титр антител оценивали в единицах оптической плотности (ед. опт. пл.).
Нейрофизиологическое исследование включало регистрацию электроэнцефалограмм (ЭЭГ) от 16 областей (затылочных, теменных, центральных, лобных и трех височных обоих полушарий, а также двух сагиттальных — центральных и теменных). Электроды располагались по стандартной международной системе 10—20%. Использовали монополярную схему регистрации с референтными объединенными ушными электродами. Запись ЭЭГ и дальнейший статистический анализ осуществляли с помощью компьютерной системы NeuroKM (Россия). Анализировались очищенные от артефактов участки записи у пациентов, находящихся в состоянии бодрствования с закрытыми глазами. Обработка данных включала спектральный анализ и ЭЭГ-картирование в диапазоне от 0.5 до 30 Гц с использованием метода быстрого преобразования Фурье. Проводилось сравнение спектров мощности ЭЭГ каждого ребенка с нормативной базой данных своего возраста (Z-критерий) и сравнение по критерию Стьюдента связанных групп ЭЭГ-файлов [Якупова Л.П, 2016].
Патопсихологическое обследование проводили с помощью психологообразовательного теста — Psychoeducational Profile, РЕР [Shopler] — комплексной оценки по 12 субшкалам психического возраста, когнитивных функций и выраженности аутизма дошкольников с расстройствами аутистического спектра, умственным недоразвитием. Шкала РЕР включает тесты по 7 когнитивным сферам и параметрам психической деятельности ребенка: «подражание», «восприятие», «тонкая моторика», «крупная моторика», «зрительнодвигательная координация», «исполнительские когнитивные функции», «вербальные когнитивные функции». Наряду с указанной оценкой, РЕР позволяет оценить выраженность аутистических расстройств по 5 аутистическим сферам: «аффект», «взаимоотношения», «использование материала», «сенсорные модели», «речь». Помимо этого использовались следующие патопсихологические методики: 10 слов; парные ассоциации; таблицы Шульте; методика Когана; тест цветовых дорожек; шифровка; графические пробы (рисунок себя, семьи, РНЖ); малая классификация предметная; пересечение классов; включение подкласса в класс; конструирование объектов; направленные вербальные ассоциации; распознавание эмоционально выразительных движений, поз и жестов; фигуры Липера; идентификация формы.
Статистическую обработку данных проводили с использованием непараметрических статистических программ Statistica-7 (для Windows, StatSoft., Inc, США). Mann-Whitney U-тест использовался для сравнения двух независимых групп. Данные представлены в виде медианы (5-й процентиль, 95 процентиль). Был использован уровень достоверности р <0,05.
Результаты и обсуждение
Психопатологическая оценка больных ДА. Манифестные кататонические приступы возникают в первые 3 года жизни на фоне диссоциированного дизонтогенеза или нормального развития. Кататонические расстройства (КР) в форме двигательного возбуждения занимали ведущее место в приступе, носили генерализованный характер (бег по кругу, из угла в угол, подпрыгивания, раскачивания, карабканье наверх, атетоз, потряхивания кистями, ходьба с опорой на пальцы ног, изменчивый мышечный тонус). Находясь большую часть дня в движении, часть больных ложились на короткое время на пол, кресла, затем вновь продолжали движения. У них были выражены вегетативные реакции, потливость. Моторное возбуждение сопровождалось негативизмом. Речь была смазанная, бессвязная, с персеверациями, эхола- лиями. Дети не нуждались в общении с окружающими, родными и близкими, часто «охраняли собственную территорию», при вмешательстве — возникали агрессия, плач. Сочетание кататонии с аутизмом приостанавливало физиологическое развитие ребенка на протяжении приступа, способствовало формированию диссоциированной задержки психического развития. Продолжительность манифестных приступов ИП 2—3 года [Симашкова Н.В, 2016].
В ремиссии у больных ведущим являлся гиперкинетический синдром как вторичное расстройство на выходе из кататонии. Дети не могли усидеть на месте, бегали, прыгали, «крутились» во время занятий. Избыточная двигательная активность у пациентов сочеталась с импульсивностью,
нарушениями внимания, моторной неуклюжестью (нарушением соразмерности движений, расстройством ритма и темпа в сложных движениях, при организации движений в пространстве), психопатоподобными нарушениями (удерживание стула, мочеиспускания, особенностями пищевого поведения). В ходе абилитации у больных к 7—9 годам жизни в большинстве случаев преодолевалась задержка психического развития, когнитивный дизонтогенез сохранялся. При эмоциональном напряжении возникал мимолетный «комплекс оживления» с резидуальными однообразными навязчивыми движениями, которые удавалось прервать замечанием, переключить на другие виды движений [Симашкова; Симашкова, 2011; Симашкова, 2015].
Глубина аутизма определялась с помощью шкалы количественной оценки CARS (Shopler Е. et al., 1988): в психозе 46 баллов (тяжелый аутизм), а в ремиссии — достоверно уменьшалась — 32,8 балла [Schopler, 1980]. Исход благоприятный: 6% больных выздоравливали, у 50% отмечался высокофункциональный аутизм, у 46% — отчетливое посттерапевтическое улучшение.
Во второй группе больных с детской шизофренией на момент обследования позитивные нарушения исчерпывались кататоническими (гиперкинетическими, реже — гипокинетическими и парциальными), бредовыми, галлюцинаторными проявлениями, рудиментами синдрома Кандинского-Клерамбо; негативные — тяжелым аутизмом, эмоциональным снижением, регрессом, астенией; когнитивные — нарушениями мышления, снижением познавательной активности (когнитивный дефект, олигофреноподобный дефект). По мере снижения остроты состояния у больных сохранялись резидуальные кататонические нарушения в форме подкорковых протопатических двигательных стереотипий, вытеснявшие целенаправленные движения, тяжелый и крайне тяжелый аутизм.
Как и следовало ожидать, в группе пациентов с диагнозом «шизофрения, детский тип» превалировали негативные нарушения, что может свидетельствовать о личностной и когнитивной дефицитарности больных, а также о неблагоприятном исходе болезни с ранним формированием олигофреноподобного дефекта [Андросова; Башина, 1989; МКБ-10. Международная классификация, 1994; Симашкова Н.В, 2016; Clemmens, 2012].
Детский аутизм и детская шизофрения относятся к разным нозологическим категориям. Однако следует заметить, что атипичный детский психоз (АДП), занимающий в РАС по данным ФГБНУ НЦПЗ 12%, пересекается с ДШ в 8%.
Клиническая (психопатологическая) дифференциация инфантильного психоза при ДА и ДШ представлена в табл. 1.
Психометрическое подтверждение клинических данных представлено в табл. 2, 3.
Таблица 1
Клиническая дифференциация ДА и ДШ
|
Диагнозы по МКБ-10 Расстройства |
Детский аутизм, инфантильный психоз (F84.02) |
Детская шизофрения (F20.8) |
|
Позитивные нарушения: кататонический синдром (малоспецифический) |
+ |
+ |
|
Другие позитивные нарушения: бред, галлюцинации, элементы Кандинского-Клерамбо |
— |
+ |
|
Негативные нарушения: а) аутизм б) эмоциональное снижение в) регресс |
Тяжелый аутизм в приступе; легкий/ умеренный в ремиссии Эмоциональная сфера развивается по мере течения болезни |
Тяжелый аутизм в приступе, крайне тяжелый в ремиссии, на протяжении болезни Эмоциональная сфера уплощается по мере течения болезни + |
|
Когнитивные нарушения |
Когнитивный дизонтогенез с наибольшим искажением в речевой сфере |
Когнитивный дефект |
|
Прогноз |
Положительная динамика в течении болезни с исходом в «высокофункциональный аутизм» в 50 %, в 6 % —«практическое выздоровление», в 44 % — регредиентное течение со смягчением аутизма |
Прогредиентное с ранним формированием необратимого олигофреноподобного дефекта |
Таблица 2
Психометрические показатели в группе детей с ДА-инфантильным психозом
(медиана [25; 75 перцентили])
|
Исследуемые группы |
Диагнозы по МКБ-10 |
Cars, баллы |
BFCRS, баллы |
|
ИП (n=102) |
Инфантильный психоз при детском аутизме (F84.02) |
45* [42; 50] |
35** [Shopler; 37] |
|
психоз (n=69) |
46лл [42; 52] |
35,5лл [Zavadenko, 2014; 37] |
|
|
ремиссия (n=33) |
41,5 [37; 44] |
26 [25; 33,5] |
Примечание: * — р <0,01; ** — р <0,0001 — достоверные различия по сравнению с эволютивно-конституциональным аутизмом (ЭА); л — р <0,05, лл — р <0,01 — достоверные различия по сравнению с ремиссией.
Таблица 3
Психометрические показатели при ДШ
|
Кол-во больных |
Диагнозы по МКБ-10 |
PANSS P баллы |
PANSS N баллы |
PANSS G баллы |
|
47 |
Шизофрения, детский тип (F20.8xx3) |
20[Симашкова, 2016; Clemmens, 2012] |
45[37; 47] |
54[48; 56] |
|
|
|
|||
Из приведенных данных очевидно, что в группе пациентов с ИП превалируют позитивные нарушения кататонического круга. Общий результативный балл шкалы кататонии в среднем по выборке равен 35, что соответствует тяжелой степени кататонических расстройств. В ремиссии этот показатель снизился до 26, что указывает на положительную динамику и хороший ответ на проводимую психофармакотерапию.
В группе пациентов с диагнозом «шизофрения, детский тип» превалировали негативные нарушения, что может свидетельствовать о личностной и когнитивной дефицитарности больных, а также о неблагоприятном исходе болезни.
У всех пациентов с ИП при детском аутизме и ДШ выявлено достоверное повышение активности ЛЭ и а1-протеиназных ингибиторов. Межгрупповых различий по этим показателям не выявлено, что свидетельствует об активации врожденного иммунитета в психозе при разных нозологиях. Но у пациентов с АДП и ДШ отмечается также повышенный уровень аутоантител к нейроантигенам по сравнению с контролем, что отражает активацию приобретенного иммунитета при тяжелых формах психической патологии.
В ЭЭГ 70% пациентов в клинической стадии регресса при ДШ наблюдается доминирование ритмической тета-активности и достоверное снижение мощности альфа-ритма. Больные ИП при ДА по нейрофизиологическим маркерам достоверно отличаются. У 78% детей во время приступа с кататоническими проявлениями сохраняется организованный характер ЭЭГ с регулярным альфа-ритмом, в период ремиссии присутствует выраженный мю-ритм, мощность которого достоверно превышает возрастные нормативы. В табл. 5 представлены нейрофизиологические маркеры при ДА и ДШ.
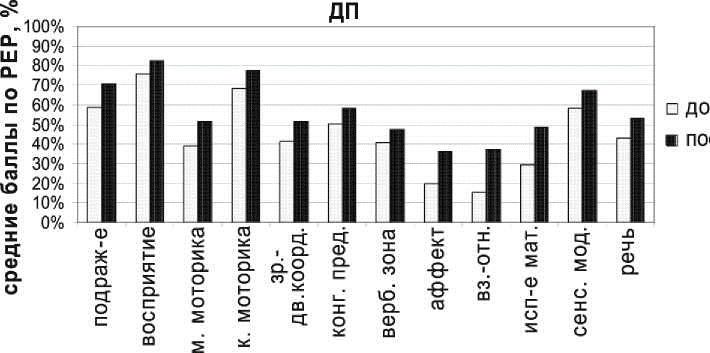
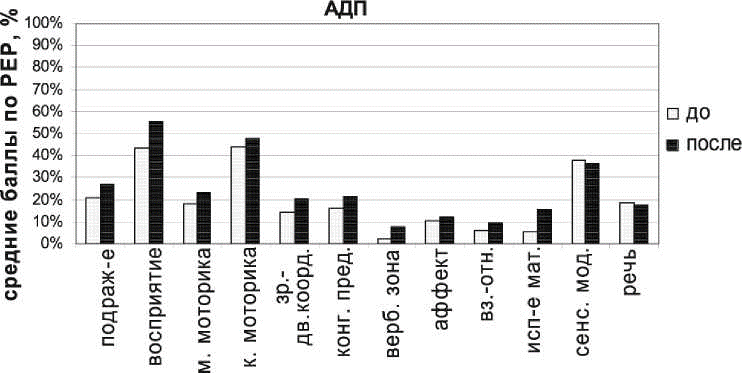
Данные патопсихологического подтверждения разной нозологической принадлежности ДА и ДШ приведены на рис. 2, 3.
На гистограмме представлено изменение средних баллов, выраженных в процентах от возможного максимума, по 12 субшкалам PEP: 7 когнитивных сфер (подражание, восприятие, тонкая моторика, крупная моторика, зрительно-двигательная координация, когнитивные представления, вербальная зона) и 5 аутистических сфер (аффект, взаимоотношения, использование материала, сенсорные модели, речь). В процессе абилитации наблюдается небольшое увеличение суммарного балла РЕР по когнитивным показателям в среднем только на 10 % (p=0,006), за исключением меньшей динамики в зрительно-двигательной координации и вербальной зонах. Выраженность аутистических проявлений диссоциирована и остается неизменной (p=0,545).
Таблица 4
Изменение иммунологических показателей при ДА и ДШ (5% процентиль<медиана< 95% процентиль)
|
Исследуемые показатели |
Обследованные группы |
||
|
Контроль |
ДШ |
ДА |
|
|
Активность ЛЭ, нмоль/мин. мл |
129,6<172,8<205,2 |
164<250,6<335*** |
200,9<255<315,4*** |
|
а1-ПИ, ИЕ/мл |
23,2<30,0<40,3 |
19,5<43,4<58,7*** |
31,8<43,7<57,6*** |
|
СРБ, мг/л |
0,8<2,3<6,0 |
7,4<7,7<11,8*** |
7,3<7,85<15,3*** |
|
аАТ к ФРН, ед. опт. пл. |
0,4<0,67<0,88 |
0,61<0,95<1,5***## |
0,5<0,79<1,03 |
|
аАТ к ОБМ, ед. опт. пл. |
0,47<0,64<0,88 |
0,53<0,93<1,21***# |
0,53<0,78<0,99* |
Примечание: * — p<0,05; ** — p<0,01; *** — p<0,001 — по сравнению с нормой. # — p=0,06; ## — p<0,02 — отличие уровня аАТ в группе больных с ДШ от ДА (ИП).
Таблица 5
Нейрофизиологические маркеры при ДА и ДШ (по соотношению ритмов ЭЭГ)
|
Формы РАС и ДШ |
Доминирующие ритмы ЭЭГ |
|
|
альфа-ритм |
тета-ритм |
|
|
Инфантильный психоз при детском аутизме |
Организованный характер ЭЭГ с регулярным альфа-ритмом и выраженным мю-ритмом в ремиссии |
не выражен |
|
Детская шизофрения |
Снижение мощности альфа-ритма, неравномерность его по частоте |
Доминирование тета-активности на стадии регресса |
|
Рис. 3. Патопсихологические исследования когнитивных функций у больных ДШ в острой стадии и в ремиссии (по шкале PEP). |

При анализе взаимосвязей между клиническими, нейрофизиологическими, иммунологическими и патопсихологическми показателями в общей группе больных выявлена отрицательная корреляционная связь между активностью ЛЭ и оценкой по субшкале «взаимоотношения» шкалы РЕР (r=-27, p<0,03). Выявлена отрицательная корреляционная связь между уровнем аутоантител к ФРН и суммарной оценкой как по аутистическим, так и по когнитивным шкалам РЕР (r=-0,34, p<0,01 и r=-0,28, p<0,03 соответственно); а также между уровнем аутоантител к ФРН и оценкой по субшкалам: «аффект» (r=-0,30, p<0,02); «взаимоотношение» (r=-0,39, p<0,002); «использование материала» (r=-0,36, p<0,005); «сенсорные модели» (r=-0,28, p<0,03); «речь» (r=-0,27, p<0,04); «имитация (подражание)» (r=-0,35, p<0,006); «мелкая моторика» (r=-0,34, p<0,009); «зрительно-двигательная координация» (r=-0,30, p<0,02); «вербальная зона» (r=-0,28, p<0,03).
Выявленные отрицательные корреляции свидетельствуют о том, что чем выше уровень аутоантител и активность ЛЭ, тем значительнее выражены аутистические и когнитивные расстройства у пациентов. Это положение подтверждается также выявленной положительной корреляцией между уровнем аутоантител к ФРН и оценкой степени аутизма по шкале CARS у пациентов, находящихся в острой стадии заболевания (r=0,34, p<0,03).
В то же время при ИП имеет место преимущественно активация врожденного иммунитета (увеличение активности ЛЭ и повышение уровня острофазных белков). Активация приобретенного иммунитета (аутоантитела к нейроантигенам) отмечена исключительно при тяжелом поражении психической деятельности при ДШ.
Тесные взаимосвязи были выявлены между тяжестью клинического состояния пациентов с психотическими формами аутистических и шизофренических расстройств и комплексной оценкой состояния иммунной системы: стадией заболевания (обострение или ремиссия), выраженностью аутистических расстройств по шкале CARS, выраженностью кататонических расстройств по шкале BFCRS а также оценкой тяжести состояния по шкале CGI-S и комплексной оценкой состояния иммунной системы (r=0,49; r=0,48; r=0,42; r=0,60, p<0,05 соответственно).
Роль верификации и дифференциации аутистических расстройств у детей в связи с ростом их распространенности очень актуальна. Биологические показатели значительно улучшаются в ходе абилитации при ДП и остаются стабильно нарушенными при ДШ, что коррелирует с различной клинической картиной и может подтвердить разную нозологическую принадлежность ДА и ДШ.
Описанные в статье биологические и патопсихологические маркеры ДА и ДШ могут быть использованы в клинических рекомендациях по ведению больных с РАС и ДШ для потенциального использования в качестве дополнительного дифференциально-диагностического инструмента при клиническом обследовании пациентов.
Мультидисциплинарный подход с привлечением к базисным психопатологическим оценкам дополнительных методов комплексной клиникобиологической, психологической диагностики с опорой на зону ближайшего развития внесет весомый вклад в решение вопросов ранней диагностики, дифференциации, уточнения патогенеза, мониторинга состояния пациентов, позволит разработать новые дифференцированные подходы к терапии больных с ДА и ДШ.
14. Симашкова Н.В. Расстройства аутистического спектра у детей. Под ред. Н.В. Симашковой. М.: Авторская академия, 2013. 264 с.
15. Симашкова Н.В. Гиперкинетический синдром у детей при расстройствах аутистического спектра различного генеза, пути абилитации / Симашкова Н.В., Лобачева М.В., Корочкин А.В., Житловский В.Е. // Детская больница. 2015. № 1 (59). С. 38—42.
16. Симашкова Н.В. Клинико-биологические аспекты расстройств аутистического спектра / Н.В. Симашкова, Т.П. Клюшник и др. // М.: Гэотар-Медиа, 2016. 288 с.
17. Симашкова Н.В. Клинико-биологические подходы к изучению расстройств аутистического спектра и шизофрении у детей в дифференциально-диагностическом аспекте / Н.В. Симашкова, Т.П. Клюшник, Л.В. Андросова, Л.П. Якупова // Психическое здоровье детей страны — будущее здоровье нации: сборник материалов Всероссийской конференции по детской психиатрии и наркологии (Ярославль, 4—6 октября 2016 г.) / Под ред. Е.В. Макушкина. М.: ФГБУ «ФМИЦПН им. В.П. Сербского» Минздрава России, 2016. С. 359—361.
18. Якупова Л.П. Связь нарушений ЭЭГ с клиническими особенностями расстройств аутистического спектра / Л.П. Якупова, Н.В. Симашкова // Вестник Совета молодых ученых и специалистов Челябинской области. 2016. № 2 (13). Т. 3. С. 134—137.
19. Н.В. Симашкова* *, ФГБНУ «Научный центр психического здоровья», Москва, Россия, simashkovanv@mail.ru
Т.П. Клюшник**,ФГБНУ «Научный центр психического здоровья»,Москва, Россия, klushnik2004@mail.ru
A.A. Коваль-Зайцев***, ФГБНУ «Научный центр психического здоровья», Москва, Россия, kovalzaytsev@gmail.com
Л.П. Якупова****, ФГБНУ «Научный центр психического здоровья», Москва, Россия, yakupoval@mail.ru
* Симашкова Наталья Валентиновна, доктор медицинских наук, заведующая отделом детской психиатрии Федерального государственного бюджетного научного учреждения «Научный центр психического здоровья», Москва, Россия, e-mail: simashkovanv@mail.ru
** Клюшник Татьяна Павловна, доктор медицинских наук, профессор, директор Федерального государственного бюджетного научного учреждения «Научный центр психического здоровья», заведующая лабораторией молекулярной биохимии «Научного центра психического здоровья», Москва, Россия, e-mail: klushnik2004@mail.ru
*** Коваль-Зайцев Алексей Анатольевич, кандидат психологических наук, старший научный сотрудник Федерального государственного бюджетного научного учреждения «Научный центр психического здоровья», Москва, Россия, e-mail: kovalzaytsev@gmail.com
**** Якупова Любовь Петровна, кандидат биологических наук, старший научный сотрудник Федерального государственного бюджетного научного учреждения «Научный центр психического здоровья», Москва, Россия, e-mail: yakupoval@mail.ru