Трудности терапии алкогольной зависимости (АЗ) у пограничных пациентов общеизвестны [2; 4]. Они обусловлены в первую очередь повышенной склонностью этих пациентов к несуицидальным самоповреждениям и суицидальным попыткам, так что и само лечение, связанное с запретом употребления алкоголя под страхом смерти, которое популярно в РФ, может использоваться лицами с пограничным личностным расстройством (ПЛР) аутоагрессивно — с целью причинения себе физического или психологического вреда [5; 8; 9]. Другим фактором, затрудняющим терапию АЗ у пациентов с ПЛР, является их расщепленная личностная структура, которая стремится к соединению через переживание тяжелейшего состояния — депрессии заброшенности [1; 10]. Депрессия заброшенности, парадоксально улучшая самочувствие пациентов с ПЛР, обостряется в ситуациях, связанных с потерей любимого объекта привязанности и необходимостью двигаться в сторону формирования или упрочения новой связи. Однако ее проявления в большинстве случаев требуют психотерапевтического и фармакотера- певтического вмешательства [15]. Употребление алкоголя и психоактивных веществ предоставляет пограничным личностям возможности для социально понятного отыгрывания неприятных эмоций, а также и для «профилактики» обострения депрессии заброшенности. Вместе с тем синдром отмены, усугубляя внутриличностный кризис, создает условную квазитерапевтическую ситуацию, когда пациенты вынуждены переживать составляющие депрессию заброшенности эмоции, тем самым снижая интенсивность внутриличностного пограничного расщепления [6]. Таким образом, нарастающее по интенсивности употребление ПАВ и прогрессирование зависимости является для личности ПЛР и условно-лечебным фактором, так что воздерживаться от употребления и формировать ремиссию у пациентов с ПЛР и АЗ нет никаких имплицитных резонов. Другими словами, улучшение личностного функционирования у пациентов с ПЛР не тождественно улучшению в течение АЗ.
Если длительное стационарное лечение или лечение в условиях реабилитационного центра предоставляет условия сдерживания, препятствующие убеганию и отыгрыванию, и, следовательно, личностная симптоматика прорабатывается в поддерживающих условиях терапевтической среды, то в амбулаторных условиях, чуть только ситуация становится специфически стрессовой, оживляя воспоминания детской заброшенности, сепарации и психологической несвободы, зависимый пациент с ПЛР, чтобы избежать переживания гаммы неприятных эмоций, «вынужден» войти в состояние интоксикации. В этом, на наш взгляд, основная трудность амбулаторного лечения удовлетворительно функционирующих в социуме (имеющих работу и семью, находящихся в процессе отделения от «затопляющих» [overwhelming] родителей) зависимых пациентов с ПЛР. Для профилактики убегания амбулаторных пациентов предложены несколько терапевтических моделей, например, терапия подкрепления сообществом, 12-шаговая программа и диалектическая бихевиоральная терапия (ДБТ) [2; 11; 12]. Направленная на работу с ПЛР, сопровождающимся зависимостями и аутоагрессивным поведением, ДБТ, как нам кажется, наиболее полно описывает диалектический баланс между сдерживающими (формирующими здоровые границы) и отпускающими (позволяющими и разрешающими самостоятельность, даже ценой ухода в интоксикацию) интервенциями. Другое дело — сложность осуществления ДБТ, особенно поддерживающих самого профессионала вмешательств (институты супервизии и дидактической терапии в нашей стране только формируются), при отсутствии развитой сети государственных кризисных отделений.
Нам представляется, что в определенных условиях сами зависимые пациенты с ПЛР формируют особые эпитерапевтические диалектические микросоциальные структуры, осуществляющие сдерживание и дающие возможность для функционирования в несимбиотических условиях. В своей статье мы попытаемся описать и проанализировать одну из таких структур на примере трех относительно независимых друг от друга, но связанных по ряду параметров семей. В целях соблюдения принципов профессиональной этики имена и биографические данные пациентов изменены.
Описание случая
Сыновья-алкоголики: Три семьи объединяют сыновья, страдающие АЗ, двое из которых, Д. и М. являются двоюродными братьями, а третий — С. — «как брат» (рис. 1). Был и четвертый брат, носивший такое же имя, как С., однако он умер, отравившись метиловым спиртом. С. был в это время в 11-летней терапевтической ремиссии, но снова стал злоупотреблять после смерти четвертого брата. Двое из трех «братьев» (М. и С.) имеют собственные семьи, но испытывают затруднения с определением границ между родительской и собственной семей. Все трое сохранили тесную связь с матерями, так что старшая из матерей — Г., назвала такой стиль отношений — «синдромом неразорванной пуповины». Все три брата позволяют матерям отводить их к врачу, договариваться о нюансах лечения, решать финансовые вопросы и следить за графиком посещений. Так же как матери игнорируют вмешательство мужей, сыновья игнорируют помощь и поддержку своих жен. Все трое имеют эпизоды аутоагрессивных и агрессивных отыгрываний, в том числе эпизодов физического насилия над близкими и матерями. Все трое со слезами на глазах вспоминают смерть их брата С., хотя причины ее объясняют по-разному. Наибольший коэффициент суицидальной опасности (КСО) [3] имеет М. (6,22), который ради драйва прыгал с высокого (с 7-этажный дом) моста в реку и с третьего этажа дома, затем Д. (3,03) и С. (1,08).
Созависимые матери: три из них (Г., О., А.) — родные сестры, мать четвертого (Л.) — лучшая подруга старшей сестры. У А. сын погиб сразу по возвращении из армии, отравившись суррогатом алкоголя. Родные сестры происходят из семьи, где их общая мать была трижды замужем за алкоголиками, которые умирали один за другим от связанных с алкоголизмом соматических проблем. Все три женщины доминируют в семье, отдавая избыток энергии зависимым сыновьям, частично игнорируя самих себя, других детей и внуков от них.
Динамика: Обращению по поводу лечения братьев предшествовал удачный опыт терапии АЗ у их дяди — брата Л. Первым по настоянию Г. и Л. лечился от АЗ С., который сформировал стойкую 11-летнюю ремиссию, но «сорвался» после смерти названного брата-тезки (несчастный случай, который он искренне считал суицидом). До сегодняшнего времени С. не формировал ремиссии больше полутора лет; вместе с матерью приходил и снимал терапевтический запрет перед планируемыми выпивками, так как, с его слов, хотел «контролировать сам себя» без чьей-либо помощи. Следующим Г. и О. привели племянника и сына Д., который лечился впервые и через 6 месяцев «сорвался», выпив на фоне неснятого терапевтического запрета после смерти в ДТП своего друга, объясняя рискованную выпивку тем, что надеялся на помощь собутыльников в случае плохого самочувствия. Д. с готовностью принял предложение сменить метод лечения и принимать таблетку дисульфирама из рук матери в рамках контрактного метода [13].
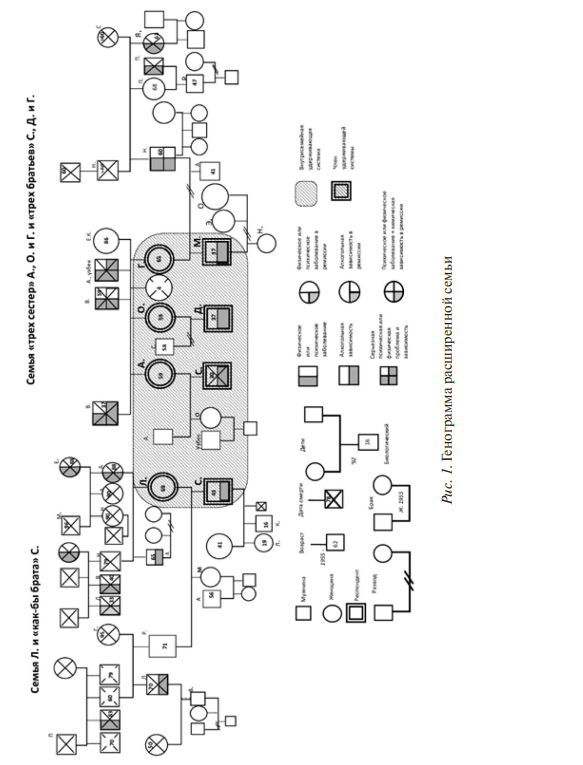
Последним за лечебной помощью Г. привела своего сына М. Мать волновал «запойный алкоголизм» сына, эпизоды которого М. обесценивал, отрицая их важность и значимость. Г. предлагала полечить сына от курения, чтобы, по ее мнению, затем он смог бы «плавно перейти к лечению алкоголизма». Интересно, что Г., в свою очередь, «не замечала» аутоагрессивного поведения сына, связанного с частыми ДТП и прыжками с высокого моста в воду в поисках драйва. М., несмотря на то, что старался под контролем матери посещать лечебные сеансы, не смог бросить курить: к любому запрету и ограничению он относился оппозиционно и отмечал резко возрастающую потребность курить после сеанса. О лечении алкогольной зависимости М. обещал подумать, при этом он особенно беспокоился об удаче в лечении младшего брата Д.
Анализ и обсуждение
Формирование подобной терапевтической сети стало возможным в силу пограничной склонности и матерей, и сыновей к симбиотическим взаимоотношениям. Взрослые дети заботящихся матерей делегировали последним ответственность за результаты лечения и всю деятельность по обеспечению этих результатов. В свою очередь, матери черпали поддержку из отношений с психотерапевтом. Эти отношения устраивают всех участников терапевтической иерархии, в том числе и терапевта как своеобразной части этой системы. Все осознанные попытки терапевта дистанцироваться и стимулировать самостоятельность и ответственность наталкиваются на сопротивление, поскольку предполагают конфронтационные вмешательства, к которым не готовы коморбидные пограничные пациенты. Новые условия терапевтического симбиоза для коморбидных пациентов являются диалектической структурой, регулирующей интенсивность зависимого поведения и степень патологической личностной регрессии: так, срывы ремиссии и интоксикация смягчают отыгрывания депрессии заброшенности через аутоагрессивное поведение, поскольку суицид-несчастный случай с «четвертым братом» — тезкой С. — является для всей новообразованной «семьи» болезненным примером того, что может случиться с пьющим человеком, оторвавшимся, пусть и на время (служба в армии), от семьи. Именно поэтому и С., и Д. после обострения злоупотребления алкоголем быстро возвращаются матерями в терапевтическое поле. Даже М., обладатель самого высокого просуицидного рейтинга, после неудачной попытки вылечиться от табакокурения не покидает терапевтическое поле и продолжает консультироваться.
В одной из прежних работ нами было показано, что именно радикальное снижение классических (суицидальные намерения и попытки) аутоагрессивных актов соответствовало длительности и качеству ремиссии АЗ даже без существенного изменения личностной структуры [7]. Есть ли еще какой-либо положительный тренд в существующем положении вещей? Нам представляется, что усиление симбиотических отношений с терапевтом параллельно снижению интенсивности этих отношений с созависимыми родителями, что некоторые терапевты называют «первичным маневром» для лечения симбиотически-связанных клиентов [14], позволит коморбидным пациентам в конечном итоге сепарироваться от глобальной семьи и переместиться в свою собственную или создать ее. Понятно, что и движение матерей должно постепенно смещаться в группы поддержки для созависимых лиц.
Выводы
1. Двойные отношения (dual relationships) между терапевтом и клиентом могут способствовать образованию терапевтических систем, включающих родственников и близких клиента.
2. Люди, имеющие сходство жизненных сценариев, могут создавать единую семейную систему, в которой индивидуальные сценарии жизни подчиняются общему сценарию новообразованной семьи. Таким образом, семейная система и родственно-дружественные связи у созависимых формируют своеобразную сеть, куда включаются все новые и новые участники.
3. Индивидуальная психотерапия клиента, являющегося частью такой расширенной семейной системы, малоэффективна, поскольку адресованные одному члену «семьи» усилия нивелируются остальными членами системы, пытающимися вернуть клиента в лоно сценария. Наиболее эффективным представляется устранение двойных отношений психотерапевта за счет прекращения его связи с другими членами семейной системы и обеспечение персональной терапией каждого члена «семьи» отдельным специалистом.