ВВЕДЕНИЕ
Делириозная мания (ДМ) — это тяжелый нейропсихиатрический синдром, характеризующийся острым возникновением делирия, психоза и состояния повышенной психомоторной активности [1]. Делирий и психоз имеют разные клинические проявления. Первый определяют как острое флуктуирующее нарушение внимания и ориентации, вызванное основным заболеванием. Оно может сопровождаться психотическими симптомами (галлюцинациями или бредом), которые являются вторичными по отношению к спутанности сознания [2]. Напротив, при первичных психотических расстройствах, таких как шизофрения или биполярное расстройство с психотическими симптомами, обычно сохраняется ясное сознание и устойчивое внимание, несмотря на значительные изменения в содержании мыслей [2]. Формально ДМ не классифицирована в обновленной версии 5-го издания «Диагностического и статистического руководства по психическим расстройствам» (Diagnostic and Statistical Manual of Mental Disorders, 5th Edition, Text Revision, DSM-5-TR) [3] и Международной классификации болезней 11-го пересмотра (МКБ-11) [4], однако она хорошо представлена в клинической литературе [5–7]. После того как Л. Кальмейль впервые описал ДМ в 1832 г., Э. Крепелин, а затем и Д. Клерман определили ее как крайнее проявление мании [5, 6]. Некоторые авторы отмечают частое возникновение кататонических симптомов при ДМ, указывая, что и ДМ, и кататония значимо отвечают на электросудорожную терапию (ЭСТ) [1]. В настоящее время ЭСТ считается безопасным методом первой линии для лечения кататонии, включая ее злокачественные и терапевтически резистентные формы, а также ДМ [8–10]. В классификации М. Финка ДМ, наряду с кататоническим возбуждением, рассматривают как подтип кататонии [1]. Это состояние во многом напоминает гиперактивный делирий или делирий с двигательным возбуждением, наблюдаемый в случае нейросифилиса (НС) [11], а также при интоксикации или абстинентном синдроме, связанных с употреблением психоактивных веществ [12].
Настоящий клинический случай описывает трудности диагностики и лечения, возникающие при ведении пациентов с подозрением на ДМ, страдающих заболеванием психиатрического профиля и имеющих в анамнезе аффективное расстройство, сопутствующее злоупотребление психоактивными веществами и незащищенные половые контакты с несколькими партнерами.
ОПИСАНИЕ КЛИНИЧЕСКОГО СЛУЧАЯ
Информация о пациенте
В январе 2024 г. за помощью обратился 52-летний пациент европеоидной расы с установленным биполярным аффективным расстройством. Отягощающими факторами в анамнезе являлись злоупотребление психоактивными веществами, наличие нескольких половых партнеров, а также семейная история биполярного аффективного расстройства (у матери и сестры). Поводом для обращения стало ухудшение симптомов расстройства настроения, которое усугубилось, вероятно, недавним употреблением кокаина. Пациент оставался стабильным в течение 7 лет благодаря терапии вальпроевой кислотой (1500 мг/сут), карбонатом лития (900 мг/сут) и кветиапином (300 мг/сут).
Клинические данные
Пациенту после ухудшения состояния лечащий психиатр рекомендовал кратковременное пребывание в специализированном стационаре для коррекции медикаментозной терапии. Примерно через 20 дней пребывания в специализированном стационаре у пациента развилось острое дисфорическое расстройство, выраженное психомоторное возбуждение, дезориентация, конфабуляции, эпизодические зрительные галлюцинации, недержание мочи и нарушение туалетного поведения. Также отмечались выраженная дезорганизация мышления и поведения, гиперсексуальность и склонность к физической агрессии. В результате пациент был переведен в психиатрическое отделение неотложной помощи.
Диагностическая оценка
Стандартные анализы крови, как и компьютерно- томографическое сканирование, не выявили отклонений, а токсикологический скрининг исключил недавнее употребление психоактивных веществ.
Предварительный диагноз
Учитывая наличие биполярного аффективного расстройства в анамнезе пациента, в качестве возможного диагноза предположили делириозную манию.
Значимые вмешательства и их результат
Пациент был госпитализирован в психиатрическое отделение, где схема его медикаментозного лечения была изменена: доза рисперидона была увеличена до 8 мг/сут, добавлен делоразепам1 6 мг/сут, а кветиапин был заменен на оланзапин 20 мг/сут. Режим дозирования лития карбоната и вальпроевой кислоты остался без изменений. Несмотря на коррекцию терапии, в течение следующей недели состояние пациента не улучшилось, сохранялись стойкая дезориентация, беспокойство и бесцельная гиперактивность. Впоследствии был получен положительный результат неспецифического серологического теста на сифилис Научно-исследовательской лаборатории по изучению венерических заболеваний (Venereal Disease Research Laboratory, VDRL-тест), а реакция пассивной гемагглютинации с антигенами бледной трепонемы (Treponema pallidum hemagglutination assay, TPHA-тест) подтвердила диагноз «сифилис». При этом результат тестирования на ВИЧ был отрицательным. Магнитно-резонансная томография (МРТ) головного мозга и люмбальная пункция изначально не могли быть выполнены из-за ажитации пациента.
Пересмотренный диагноз
После проведения исследований на наличие инфекционных заболеваний диагноз «делириозная мания» был изменен на диагноз «нейросифилис».
Терапевтическое вмешательство
Была начата терапия бензилпенициллином внутримышечно, а психотропная терапия была скорректирована: пациента перевели на монотерапию галоперидолом в дозе 6 мг/сут.
Последующее наблюдение и исход
После 3 недель антибактериальной терапии отмечалось быстрое уменьшение выраженности симптомов: заметно снизилась ажитация, и в течение нескольких дней уменьшились проявления делирия. Пациент не помнил о событиях, произошедших в острой фазе заболевания. Результаты последующих МРТ-исследований головного мозга и люмбальной пункции не выявили отклонений. При выписке рекомендован прием лития карбоната 600 мг/сут и галоперидола 2 мг/сут. При осмотре через 4 месяца у пациента не наблюдалось признаков аффективных или психотических симптомов, однако он сообщил об остаточных провалах в памяти, связанных с периодом делирия.
Прогноз
Прогноз для пациента представляется благоприятным. Своевременная диагностика предполагаемого НС и соответствующая антибиотикотерапия привели к быстрой и устойчивой ремиссии нейропсихических симптомов [13]. Что касается психического заболевания, в настоящее время пациент получает профилактическое лечение препаратом лития по поводу ранее диагностированного биполярного аффективного расстройства. Благодаря терапевтическому лекарственному мониторингу, обеспечивающему поддержание концентрации лития в сыворотке крови в эффективном диапазоне, препараты лития остаются нормотимиками первой линии с хорошо описанной эффективностью в предотвращении рецидивов [14]. Постоянное воздержание от употребления психоактивных веществ является ключевым фактором долгосрочной стабилизации и снижения риска дальнейшей декомпенсации [15].
Хронология событий
Последовательность значимых событий, происходивших с пациентом, показана на рис. 1.
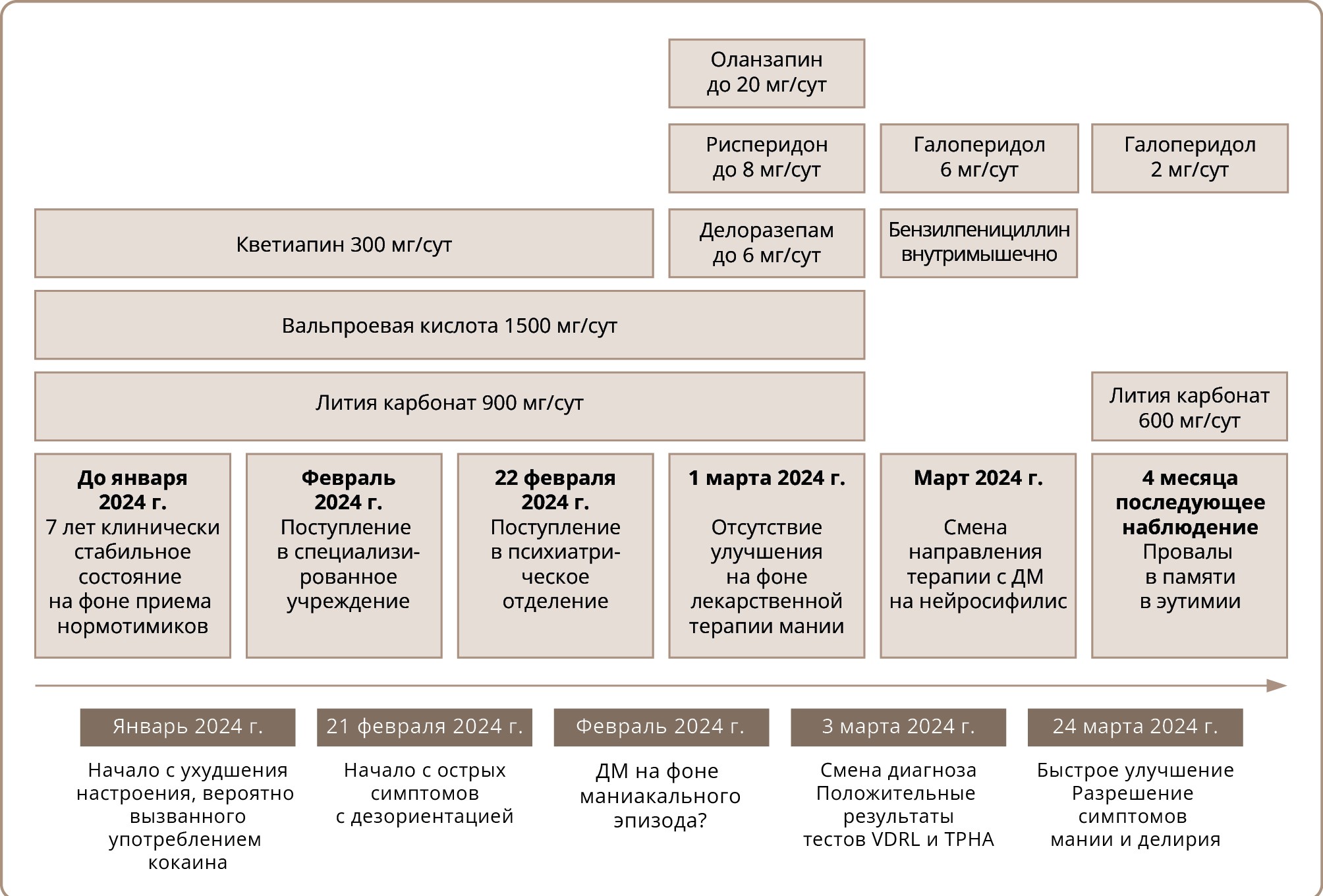
Рисунок 1. Хронология заболевания пациента.
Примечание: TPHA (Treponema pallidum hemagglutination assay) — реакция пассивной гемагглютинации с антигенами бледной трепонемы; VDRL (Veneral Disease Research Laboratory test) — тест Научно-исследовательской лаборатории по изучению венерических заболеваний; ДМ — делириозная мания.
Источник: Хирш и соавт., 2025.
ОБСУЖДЕНИЕ
Данный клинический случай демонстрирует диагностическую сложность, возникающую при оценке и ведении пациента с подозрением на ДМ из-за отсутствия четкой нозологической классификации и недостатка установленных рекомендаций по дифференциальной диагностике и лечению этого заболевания.
Поскольку симптомы пациента соответствовали 5 из 6 клинических критериев, предложенных Т. Бондом для ДМ (острое начало, наличие мании в какой-то момент эпизода, признаки делирия, личный анамнез мании или депрессии, а также семейный анамнез биполярного аффективного расстройства), наиболее вероятной диагностической гипотезой изначально была ДМ как проявление маниакального эпизода [7].
Дополнительным фактором, заставившим авторов рассмотреть диагноз «делириозная мания», стала демонстрация пациентом постоянной склонности к недержанию мочи/нарушению туалетного поведения, разливанию воды на пол и склонности к обнажению, которые были описаны как характерные признаки ДМ в исследовании Karmacharya и соавт. [16].
В связи с невозможностью проведения ЭСТ из-за трудностей в получении информированного согласия пациента было назначено фармакологическое лечение, основанное на рекомендациях литературы, учитывающих положительную роль бензодиазепинов при исключении применения типичных антипсихотиков [17, 18]. Предыдущие отчеты клинических исследований подчеркивали пользу оланзапина, кветиапина, рисперидона, вальпроевой кислоты и препаратов лития [19], что было подтверждено в исследовании Karmacharya и соавт. [16]. Именно этот терапевтический режим и был реализован.
Другим диагнозом, при котором назначенная терапия могла быть столь же эффективной, был делирий с двигательным возбуждением на фоне абстинентного синдрома, связанного с применением психоактивных веществ, в частности кокаина [12]. Действительно, пациент сообщил своему психиатру об употреблении кокаина накануне поступления в специализированное психиатрическое учреждение. Хотя точные признаки и симптомы делирия с двигательным возбуждением трудно определить, наиболее часто упоминаются такие критерии, как гиперагрессивное поведение с проявлением сверхчеловеческой силы, враждебное отношение к полиции, гиперактивность, странное поведение, необычная невосприимчивость к боли и гипертермия [12]. Однако частота возникновения этих признаков различна, и ни один из них, скорее всего, не является обязательным [12]. У описываемого пациента ни разу не наблюдалась гипертермия.
Большинство случаев делирия с двигательным возбуждением возникает на фоне злоупотребления психоактивными веществами или среди пациентов психиатрического профиля [20]. В более чем 90% случаев токсикологические скрининговые тесты дают положительный результат, и у 50% таких пациентов есть психическое расстройство в анамнезе [21]. Наиболее часто в качестве метода лечения предлагаются бензодиазепины или классические антипсихотики, например галоперидол [20]. В последнее время альтернативным препаратом для пациентов с острой ажитацией служит кетамин, который имеет дополнительное преимущество, поскольку обычно сохраняет проходимость дыхательных путей и не угнетает спонтанного дыхания [22].
Учитывая отсутствие улучшения на фоне стандартной терапии маниакального эпизода (как ожидалось в соответствии с шестым критерием Т. Бонда [7]) и отсутствие подтверждения гипотезы абстинентного синдрома, а также положительный результат TPHA-теста, на основании клинического суждения авторы сочли целесообразным пересмотр диагноза в пользу возможного НС.
НС — инфекционное поражение центральной нервной системы, вызываемое спирохетой Treponema pallidum [23]. Частота психических признаков и симптомов, связанных с НС, варьирует в диапазоне 33–86% [24]. К наиболее распространенным психическим проявлениям относятся изменения личности, деменция, нарушение поведения и эмоциональные проблемы, однако также были отмечены депрессия, психоз и мания [25]. В исследовании с участием 52 пациентов с НС у 34% наблюдались когнитивные нарушения, а у 25% — признаки делирия [26]. Несмотря на то что данные состояния могут сосуществовать, они представляют собой различные клинические феномены. Обычно снижение когнитивных функций развивается постепенно и проявляется как стойкое нарушение памяти, внимания или исполнительных функций при сохранном сознании [27]. Напротив, делирий является острым флуктуирующим нарушением внимания и ориентации и зачастую сопровождается измененным сознанием и дезорганизованным мышлением [28]. Эта изменчивая, неспецифическая картина не только создает трудности в диагностике, но и приводит к возможным терапевтическим ошибкам. В очень похожем клиническом случае Wahab и соавт. [29] описывали мужчину 40 лет, который был дезориентирован во времени, месте и личности, проявлял возбуждение, агрессию и причудливое поведение. Изначально ему диагностировали психоз и проводили антипсихотическую терапию, однако ответ на лечение был слабым. Проведенный позже VDRL-тест показал положительный результат, и после терапии антибиотиками состояние пациента улучшилось [29].
В данном случае, как только гипотеза ДМ как проявления маниакального эпизода и делирия с двигательным возбуждением, вызванного отменой кокаина, оказалась менее вероятной, клиническая картина стала преимущественно соответствовать делирию, связанному с НС. В результате был назначен галоперидол в режиме монотерапии одновременно с лечением антибиотиками. Недавний обзор показал, что у пациентов с делирием галоперидол может снижать смертность и, вероятно, практически не приводит к возникновению серьезных нежелательных явлений или серьезных нежелательных реакций по сравнению с плацебо [30].
Последовательность клинических улучшений — сначала мания, затем делирий — дополнительно подтверждает гипотезу о том, что делирий был вызван не манией, а основным инфекционным заболеванием [10].
Поскольку сывороточный VDRL-тест является скрининговым тестом на сифилис, Центры по контролю и профилактике заболеваний (Centers for Disease Control and Prevention, CDC) указывают на необходимость соблюдения двух диагностических критериев для постановки диагноза «нейросифилис»: первый — реактивный VDRL-тест спинномозговой жидкости, а второй — наличие изменений в спинномозговой жидкости в сочетании с клиническими признаками и симптомами, соответствующими сифилису [31]. В описанном случае ограничением являлась невозможность выполнения люмбальной пункции из-за психомоторного возбуждения пациента. Тем не менее отрицательный результат анализа спинномозговой жидкости после антибиотикотерапии не исключает диагноза «нейросифилис»: после лечения серологические изменения и изменения спинномозговой жидкости могут становиться сомнительными и трудными для интерпретации [32]. Аналогичным образом в отношении отрицательных результатов МРТ головного мозга литературные источники свидетельствуют, что у большинства пациентов с НС результаты этого обследования демонстрируют либо норму, либо неспецифические изменения [33].
Описанный клинический опыт дает основания предполагать, что более уместно рассматривать ДМ, подобно кататонии, не только как проявление биполярного аффективного расстройства, но и как синдром, имеющий и психиатрическую, и органическую основу. Как и в случае с кататонией, лечение может быть направлено и на купирование ДМ (ЭСТ и бензодиазепины), и на ее первопричину. Реализация такого подхода могла бы расширить рамки диагностики и определить более эффективные стратегии лечения.
С точки зрения дифференциальной диагностики кататонии и ДМ — исходя из того, что некоторые авторы классифицируют ДМ как подтип кататонии [1], — могут оказаться полезными такие инструменты, как оценка психопатологических симптомов в динамике и концепция личного опыта [34]. Northoff и соавт. утверждают, что пациенты с кататонией часто сообщают о переполняющих эмоциях и часто сохраняют воспоминания об острой фазе, рассказывая, например, о конкретных взаимодействиях с медицинским персоналом во время эпизодов психомоторного возбуждения или неподвижности [34]. Напротив, у пациентов с ДМ обычно наблюдаются значительные провалы в памяти, в результате которых они не могут вспомнить большинство событий, произошедших в течение острой фазы, включая визиты родственников или медицинские вмешательства [16, 35].
И наконец, установлению связи между ДМ и делирием с двигательным возбуждением, очевидно, препятствует отсутствие универсального и объективного определения последнего [12]. Разработка такого определения крайне необходима для обеспечения более структурированных и стандартизированных исследований с высоким уровнем доказательности, таких как проспективные когортные исследования, изучающие токсические, метаболомные и генетические факторы [12].
ЗАКЛЮЧЕНИЕ
Описанный клинический случай демонстрирует необходимость разработки более широкого и интегративного подхода к пониманию и лечению ДМ. Важнейшей задачей будущих исследований является гармонизация определений ДМ и ее специфических признаков, а также разработка четких пороговых критериев для постановки диагноза. Исследования пространственно-временной психопатологии могут внести значительный вклад в уточнение этих критериев. Кроме того, существует острая необходимость в клинических исследованиях, посвященных ДМ, поскольку современные сведения о лечении получены в основном из небольшого количества сообщений о клинических случаях, что ограничивает возможность обобщения результатов.
1 Лекарственный препарат не зарегистрирован в Российской Федерации (прим. ред.).