Исследование распространенности психических и личностных расстройств среди пациентов с заболеваниями системы крови[Выборных, 1988] представляет собой самостоятельную проблему, важную как с фундаментальной, так и с прикладной точек зрения, поскольку способствует накоплению, систематизации и анализу сведений об изучаемой патологии и факторах, которые влияют на ее возникновение и течение.
Цель, материалы и методы исследования
Целью настоящего исследования является оценка распространенности психических расстройств и расстройств личности в условиях гематологического стационара. В ходе работы была сформирована выборка из пациентов, обследованных в клинических отделениях ФГБУ Гематологический научный центр Минздрава России. Особенностями данного учреждения является, в частности, то, что в нем проходят лечение наиболее тяжелые больные с самыми разнообразными, в том числе злокачественными заболеваниями системы крови, часто резистентные к предшествующей терапии, неоднократно проходившие лечение в других профильных медучреждениях страны.
В выборку исследования включались все больные, находившиеся в стационаре на момент исследования в период с 1 мая 2006 г. по 31 августа 2008 г. (всего 274 чел.)[Гиляровский, 1954]. Исследование каждого пациента осуществлялось врачом- экспертом (психиатром) в один визит, единообразно для всех участников и независимо от сроков их нахождения в стационаре. В рамках обследования пациентов проводилась полная клиническая диагностика, включая использование психометрических методов, а также анализ медицинской документации и совместная консультативная работа с врачом-интернистом в целях верификации особенностей соматического состояния. По результатам клинической диагностики экспертами устанавливалось наличие или отсутствие психических расстройств, а также уточнялся их характер (учитывались особенности психосоматических соотношений, корреляции с личностными расстройствами и соматопсихической акцентуацией), проводилась комплексная экспертная оценка эффективности проводимой психотропной терапии и фиксировалась рекомендуемая схема лечения психических расстройств с учетом особенностей соматического состояния и используемых комбинаций соматотропных препаратов. Из исследования исключались пациенты с терминальными состояниями при заболеваниях системы крови.
Результаты и их обсуждение
В пределах доступных источников литературы были обнаружены сведения о распространенности психических расстройств у лиц, страдающих заболеваниями системы крови (табл. 1). Следует указать на ограниченность количества исследований по данной проблеме, большинство из которых выполнено на малых и/или гетерогенных относительно параметров гематологической патологии выборках пациентов, а также с применением различных диагностических критериев и методов психиатрической оценки.
Таблица 1
Распространенность психических расстройств у больных с заболеваниями системы крови
|
Авторы |
Год |
Число больных с заболеваниями системы крови |
Распространенность психических расстройств,% |
Страна |
Гематологическая характеристика выборки |
Методы психопатологического исследования |
|
Lloyd G.G. с соавт. |
1984 |
40 |
Общая распространенность психическийх расстройств — 37,5 |
Великобритания |
Больные с лимфомами |
Клиническое исследование |
|
dos Santos M.J. с соавт. |
1991 |
Нет сведений |
Общая распространенность психических расстройств — 32; Расстройства, приспособления (депрессия и/ или тревога) — 30; Психоорганический синдром — 2 |
Португалия |
Госпитализированные больные с заболеваниями системы крови |
Применение по луструктурир о- ванного интервью |
|
Hurtado F. с соавт. |
1993 |
22 |
Общая распространенность психических расстройств — 77 |
Испания |
Больные с лейкозами |
Психопатологическая оценка в течение последних 12 месяцев |
|
Hosaka Т с соавт. |
1994 |
31 |
Общая распространенность психических расстройств — 29; Большая депресси я — 6,5; Расстройства приспособления: депрессивные расстройства — 9,7; |
Япония |
Больные с заболеваниями системы крови |
Структурированное психиатрическое интервью и применение психометрических методик |
|
|
|
|
тревожные расстройства — 6,5; тревожно-депрессивное расстройство — 6,5 |
|
|
|
|
Sasaki Т с соавт. |
2000 |
39 |
Общая распространенность психических расстройств — 41; Растройства приспособления (тревога и/или депрессия) — 23,1; Аффективные расстройства — 7,7; Деперсонализационные расстройства — 5,1; Кратковременное психотическое растройст- во — 2,6; Делирий — 2,6 |
Япония |
Больные с лейкозами, перенесшие трансплантацию костного мозга |
Клиническое исследование + Профиль расстройств настроения (POMS) |
|
Stark D. с соавт. |
2002 |
83 (общее число пациентов — 178) |
Тревожные расстройства — 48 (в расчете на 178 пациентов) |
Великобритания |
Больные с заболеваниями системы крови, почечноклеточной карциномой и меланомой |
Исследовалась распространенность тревожных расстройств, заполнялись элек тронные опросники в отношении психопатологических симптомов, качества жизни и социальной поддержки |
|
Prieto J.M. с соавт. |
2002 |
220 |
Общая распространенность психических рас- |
Испания |
Больные с заболеваниями системы |
Клиническое исследование |
|
|
|
|
стройств — 44,1; Расстройства приспособления — 22,7; Аффективные расстройства — 14,1; Тревожные расстройства — 8,2; Делирий — 7,3 |
|
крови, перенесшие трансплантацию костного мозга |
|
|
Malyszczak К. с соавт. |
2005 |
45 |
Депрессивные расстройства — 29, Генерализованное тревожное расстройство — 11 |
Польша |
Сравнительное исследование больных с заболеваниями системы крови, другими соматическими заболеваниями и здоровых испытуемых |
Клиническое исследование с использованием психометрических шкал |
|
Beglinger L.J. с соавт. |
2006 |
30 |
Делирий — 43 |
США |
Больные с заболеваниями системы крови, перенесшие пересадку стволовых клеток крови |
Клинико - психо - метрическое исследование |
|
Fadul N.A., с соавт. |
2008 |
125 |
Делирий — 41 |
США |
Сравнительное исследование больных с заболеваниями системы крови и солидными опухолями |
Исследование материалов клинических консультаций |
Как можно видеть из данных табл. 1, общая распространенность психических расстройств по цитированным источникам составляет 29— 77 %, а средние цифры распространенности (44,1 %) совпадают с результатами исследования J.M. Prieto с соавт. (2002), описавших наиболее крупную выборку онкогематологических больных с психическими расстройствами, что может хотя бы косвенно свидетельствовать о репрезентативности группы больных в этих исследованиях как по нозологическому составу, так и по совокупности психотравмирующих факторов.
Анализируя распространенность отдельных психических расстройств по данным различных авторов, следует отметить, что частота (%) расстройств приспособления оценивается в интервале 22,7—30, при этом выделяются следующие клинические подтипы (%): преимущественно тревожные (6,5), преимущественно депрессивные (9,7) и смешанные тревожно-депрессивные (6,5). Расстройств приспособления с иной психопатологической структурой упомянутые авторы не выделяют.
Распространенность других психических расстройств составила (%): психоорганический синдром 2, большая депрессия 6,5, аффективные расстройства 7,7—29, деперсонализационные расстройства 5,1, кратковременное психотическое расстройство 2,6, делирий 7,3—43.
Социально-демографические данные
Фактически были обследованы 274 пациента (149 женщин, 125 мужчин). При сравнении с подобным эпидемиологическим исследованием, проведенным в 1999 г. на материале крупной городской многопрофильной больницы [Дробижев, 2000], где для адекватной оценки распространенности психических расстройств у госпитализированных больных (примерно 38 000 чел. за год) требовалось обследовать 1633 пациента (4,3 % годового количества)[Дробижев, 2000], доля объема выборки пациентов ФГБУ ГНЦ Минздра
ва России (11,4 % среднего годового количества больных, равного 2408 чел/год) оказалась репрезентативной для целей настоящего исследования.
Возраст пациентов составил от 18 до 74 лет, медиана возраста равна 39 лет. На рисунке 1 отображены семейное положение, образование и трудовой статус изученных больных.
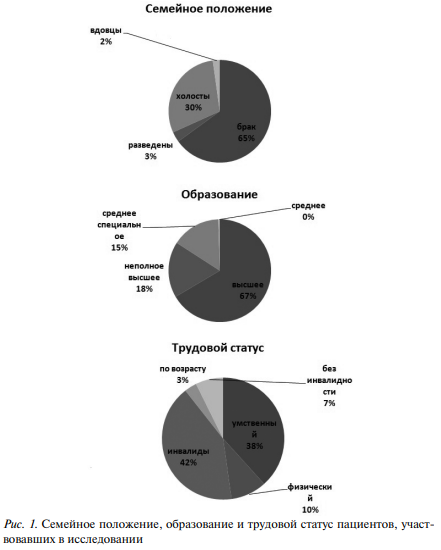
На представленных диаграммах видно, что на момент исследования значительная часть пациентов состояли в браке, имели высшее, неполное высшее или среднее специальное образование, занимались умственным трудом. Значительная часть являлись инвалидами по соматическому заболеванию, что подтверждает тяжелый, инвалидизирующий характер болезней системы крови.
Добавим, что 170 (62,0 %) пациентов имеют детей, причем у 127 (46,4 %) пациентов — 2 и более ребенка. На момент обследования 35 (23,5 %) обследованных женщин находились в периоде менопаузы.
В таблице 2 указаны данные о социальной адаптации и возможной реабилитации изученных больных. Можно видеть, что наиболее крупные группы больных — это пациенты, способные к профессиональному росту, работающие или учащиеся в обычных условиях с полной нагрузкой (98 чел., 35,8 %), и пациенты, у которых полностью отсутствует трудовая либо учебная деятельность (94 набл., 34,3 %), что может отражать особенность данного стационара, где проходят лечение как «первичные пациенты», то есть пациенты с малым стажем заболевания, так и пациенты с многолетним, порой резистентным течением заболевания системы крови.
Показатели социальной адаптации и возможной реабилитации у изученных пациентов (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Уровень социально-профессиональной адаптации |
||
|
Пациент способен к профессиональному росту, работает или учится в обычных условиях с полной нагрузкой |
98 |
35,8 |
|
Работа/учеба в обычных условиях, с транзиторными снижениями трудоспособности, с временным ограничением активности |
57 |
20,8 |
|
Смена профессиональной деятельности (работы/учебы) с понижением уровня функционирования |
16 |
5,8 |
|
Работа по индивидуальному графику, надомная работа, в условиях ЛТМ, артелях инвалидов и т. п. |
9 |
3,3 |
|
Отсутствие трудовой/учебной деятельности |
94 |
34,3 |
|
Всего |
274 |
100,0 |
|
Вероятность социальной реабилитации при работе со снижением или при полном отсутствии трудовой деятельности (экспертная оценка) |
||
|
Отсутствие проблем с социальной адаптацией |
69 |
25,2 |
|
Высокая вероятность полной социальной реабилитации |
63 |
23,0 |
|
Возможность частичной социальной реабилитации |
95 |
34,7 |
|
Выраженные затруднения социальной реабилитации |
47 |
17,1 |
|
Всего |
274 |
100,0 |
|
Инвалидность по соматическому заболеванию |
||
|
1-я группа |
28 |
10,2 |
|
2-я группа |
79 |
28,8 |
|
3-я группа |
7 |
2,6 |
|
Всего |
114 |
41,6 |
В таблице 3 представлена отягощенность анамнеза обследованных больных наследственными онкологическими заболеваниями и вредными привычками, что косвенным образом подтверждает валидность среза контингента обследуемых больных, поскольку в целом отражает таковые показатели в популяции [Онкология. Национальное руководство, 2008].
Таблица 3
Наследственная отягощенность по онкологическим заболеваниям и вредные привычки у изученных пациентов (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Наследственная отягощенность по онкологическим заболеваниям |
|
|
|
Да |
82 |
29,9 |
|
Нет |
192 |
70,1 |
|
Всего |
274 |
100,0 |
|
Курение |
|
|
|
никогда не курили |
126 |
46,0 |
|
бросили менее 2 лет назад |
60 |
21,9 |
|
бросили более 2 лет назад |
57 |
20,7 |
|
курят |
31 |
11,4 |
|
Всего |
274 |
100,0 |
|
Прием спиртных напитков |
|
|
|
употребляют |
195 |
71,3 |
|
не употребляют |
79 |
28,8 |
|
Всего |
274 |
100,0 |
В таблице 4 представлены данные о потребности изученных пациентов в амбулаторной и стационарной медицинской помощи, а также об их временной нетрудоспособности.
Таблица 4
Потребность изученных пациентов в амбулаторной и стационарной медицинской помощи и их временная
нетрудоспособность в течение последнего года (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Присутствуют ли посещения поликлиники в течение последнего года |
|
|
|
да* |
192 |
70,1 |
|
нет |
82 |
29,9 |
|
Всего |
274 |
100,0 |
|
Сколько всего дней в году больной провел на больничном листе |
|
|
|
0 |
63 |
23,0 |
|
1—49 |
15 |
5,5 |
|
50—99 |
21 |
7,6 |
|
100—149 |
6 |
2,2 |
|
150—199 |
12 |
4,4 |
|
200—249 |
5 |
1,8 |
|
250—299 |
7 |
2,6 |
|
300—349 |
0 |
0 |
|
350—365 |
2 |
0,7 |
|
Всего |
131 |
47,8 |
|
Присутствуют ли госпитализации в соматические стационары в течение последнего года |
|
|
|
да |
202 |
73,7 |
|
нет |
72 |
26,3 |
|
Всего |
274 |
100,0 |
|
Сколько всего дней в году больной провел в стационаре |
|
|
|
0 |
60 |
21,9 |
|
1—49 |
44 |
16,1 |
|
50—99 |
57 |
20,8 |
|
100—149 |
25 |
9,1 |
|
150—199 |
47 |
17,2 |
|
200—249 |
22 |
8,0 |
|
250—299 |
16 |
5,8 |
|
300—349 |
0 |
0 |
|
350—365 |
3 |
1,1 |
|
Всего |
274 |
100,0 |
*Из них 32 пациента (11,7 %) — более 10 раз.
Распространенность психических расстройств у изученных пациентов
У трети обследованных больных (85 набл., 31,0 %) в прошлом выявлялись[Онкология. Национальное руководство, 2008] психические расстройства в ситуации соматического заболевания. Среди таких расстройств — депрессивные состояния, в том числе тревожная депрессия (18 набл., 6,6 %), соматогенная депрессия (4 набл., 1,5 %), истеродепрессия (11 набл., 4,0 %) и дисфорическая депрессия (3 набл., 1,1 %), тревожно-фобические расстройства (9 набл., 3,3 %), психозы, в том числе шизоаффективный психоз (1 набл., 0,4 %) и соматогенный психоз (15 набл., 5,5 %), истероэксплозивные реакции (3 набл., 1,1 %) и нарушения сна (21 набл., 7,7 %). Подавляющее большинство этих больных (82 набл., 29,9 %) за последние 10 лет наблюдались у психиатра амбулаторно либо в условиях общесоматического стационара (в различных медучреждениях, том числе частным образом)[Серебрякова, 2007]. Таким образом, психические расстройства у части изученных в данном исследовании больных отражают реактивную лабильность (в части но- зогений) и «изменение почвы» (в части соматогенных психозов), выявляющиеся у пациентов с заболеваниями системы крови.
У 57 пациентов (20,8 %) выявлена отягощенность семейного анамнеза по психическому заболеванию. Среди последних — психические расстройства позднего возраста, в том числе старческая деменция (10 набл., 3,6 %) и старческий параноид (4 набл., 1,5 %), шизофрения (12 набл., 4,4 %), умственная отсталость (1 набл., 0,4 %), алкоголизм (15 набл., 5,5 %), аффективные расстройства (8 набл., 2,9 %), эпилептиформное помрачение сознания (2 набл., 0,7 %), неквалифицированное психическое расстройство[К проблеме нозогений, 1992] (5 набл., 1,8 %).
При описании психопатологии, выявленной у пациентов на момент исследования, необходимо отметить, что у 192 (70,1 %) пациентов развитию психических расстройств предшествовали психотравмирующие воздействия, как связанные с актуальным гематологическим заболеванием, так и не связанные с последним. Большинство пациентов (111 набл., 57,8 %) расценивали в качестве основного психотравмирующего фактора само наличие актуального заболевания системы крови и, таким образом, более-менее адекватно оценивали семантический смысл заболевания и его возможные последствия. При этом 81 пациент (42,2 %) в качестве актуальных психотравмирующих ситуаций называл иные события: смерть или тяжелая болезнь близкого родственника, неприятности на работе или в семье, финансовые проблемы[Психокардиология / Смулевич, 2005]. Большинство (105 набл., 54,7 %) психотравмирующих событий носило пролонгированный, более 1 месяца, характер.
У 114 (41,6 %) изученных больных в анамнезе до манифестации заболевания системы крови выявлялась иная соматическая патология.
У 42 больных (15,3 %) отмечались коморбидные соматическому заболеванию психические расстройства. Среди последних — тревожно-фобическая нозогения (15 набл., 5,5 %), тревожно-депрессивная нозогения (13 набл., 4,7 %), реакция с выявлением «реформирования» терапии (3 набл., 1,1 %), соматогенный психоз, в том числе делириозное помрачение сознание (6 набл., 2,2 %), галлюцинаторно-параноидный синдром (3 набл., 1,1 %), депрессивно-бредовое состояние (2 набл., 0,7 %).
У 195 из 274 пациентов (71,3 %) выявлялись актуальные психопатологические синдромы. При этом у 150 человек (54,8 %) эти психопатологические синдромы расценивались в качестве нозогенной реакции. Наибольшей распространенностью отличались тревожно-фобические (35 набл., 12,8 %), тревожно-депрессивные (14 набл., 5,1 %) и диссоциативные (72 набл., 26,3 %) нозогении. Среди не нозогенных психических расстройств преобладало хроническое расстройство сна (18 набл., 6,6 %).
Выявленные психопатологические симптомы в подавляющем большинстве случаев не влияли ни на течение соматического заболевания, ни на ход диагностического процесса. Лишь в единичных случаях, например, органический галлюциноз (влияние на ЦНС при лимфосарко- ме головного мозга), соматическое заболевание повлияло на его возникновение за счет патогенетических механизмов.
Нам не удалось выявить статистически достоверных различий ни по одному параметру между пациентами, у которых сформировались нозогенные реакции и без них.
При сопоставлении распространенности психических расстройств у изученных больных с данными других эпидемиологических исследований пациентов с заболеваниями системы крови можно видеть, что такая распространенность соответствует данным других авторов, тем не менее, приближаясь в верхнему полюсу частоты встречаемости. В то же время распространенность нозогений заметно превышает опубликованные данные. Результаты можно объяснить более дифференцированным подходом к диагностике таких расстройств по сравнению с другими авторами, которые выделяют, в основном, тревожные, депрессивные и смешанные расстройства приспособления, эквивалентные понятию нозогений в отечественной литературе. Использованная в данной работе систематика нозогенных реакций, разработанная в трудах А.Б. Смулевича с соавт., позволила наиболее полно выявить особенности этой патологии у больных с заболеваниями системы крови.
Изучалась личностная структура обследованных больных. У 25 % пациентов были выявлены личностные расстройства, среди которых преобладали личностная патология шизоидного круга, истерическое и аффективное личностное расстройство. То же соотношение сохранялось и
в структуре личности пациентов, не достигавшей уровня личностных расстройств (табл. 5).
Таблица 5
Структура личности изученных больных (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Расстройство личности |
||
|
шизотипическое |
3 |
1,1 |
|
шизоидного круга |
|
|
|
шизоидное |
7 |
2,6 |
|
истерошизоидое |
4 |
1,5 |
|
фершробены |
3 |
1,1 |
|
гипертимные шизоиды |
2 |
0,7 |
|
паранойяльное |
4 |
1,5 |
|
истерическое |
12 |
4,4 |
|
аффективное |
12 |
4,4 |
|
избегающее |
3 |
1,1 |
|
зависимое |
4 |
1,5 |
|
нарциссическое |
2 |
0,7 |
|
пограничное |
7 |
2,6 |
|
диссоциальное |
2 |
0,7 |
|
ананкастическое |
5 |
1,8 |
|
Всего |
70 |
25,7 |
|
Структура личности (акцентуация) шизоидного круга |
||
|
шизоидная |
15 |
5,5 |
|
истерошизоидная |
10 |
3,6 |
|
экспансивные шизоиды |
7 |
2,6 |
|
аффективная |
45 |
16,4 |
|
гипертимная |
13 |
4,7 |
|
ананкастическая |
29 |
10,6 |
|
истерическая |
51 |
18,6 |
|
зависимая |
19 |
6,9 |
|
избегающая |
15 |
5,5 |
|
Всего |
204 |
74,4 |
В ходе эпидемиологического обследования помимо личностных расстройств регистрировались типы развития личности и выносилось заключение об имеющейся соматопсихической акцентуации.
Выделялись следующие типы соматопсихической акцентуации.
Невропатическая конституция [25, 31] (n = 19) — явления гиперсе- нестезии в сфере телесной перцепции (гиперпатии, алгии, псевдомигрени), сочетающиеся с врожденной неполноценностью вегетативных функций (сосудистые кризы, головокружения, ортостатические обмороки, сердцебиения, гипергидроз и др.) и гипостенией (повышенная утомляемость, ситуационно и соматогенно провоцированные астенические реакции, непереносимость длительных физических нагрузок, продолжительный период реконвалесценции после интеркуррентных заболеваний).
Соматотония [Sheldon, 1940] (n = 66) — гипертрофированное сознание телесного Я с гедонистическим ощущением повышенного телесного тонуса, потребностью в физической активности (занятия спортом), толерантностью к высоким нагрузкам (экстремальные условия труда, хорошая переносимость экологически неблагоприятных факторов); «культ тела» со стремлением к поддержанию «безупречной» физической формы (здоровый образ жизни, заимствованный из популярных стереотипов).
Акцентуация по типу проприоцептивного диатеза [Rado, 1953] (n = 8) — парадоксальность телесной перцепции — подверженность к выявлению альтернирующих полисистемных соматизированных (психопатологически незавершенная органоневротическая симптоматика, субсиндромальные панические атаки, идиопатические алгии) и вегетативных расстройств, а также феноменов, гетерономных нормальной перцепции (телесные фантазии, сенестезии, сенестоалгии) в сочетании с гипестезией общего чувства тела (эгодистонное отношение к телесным сенсациям в отсутствие астено-невротических [Серебрякова, 2007] и ипохондрических расстройств [Гиляровский, 1954; Barsky, 1983].
Акцентуация по типу сегментарной деперсонализации [Ladee, 1966][Akaho, 2000] (n = = 23) — аберрация свойств личности в сфере телесного самосознания с персистирующей на протяжении жизни нивелировкой проблем физического здоровья (убежденность в способности собственными силами преодолеть телесный недуг). Рациональное, лишённое эмоций отношение к манифестации соматической катастрофы (экстренная госпитализация, пребывание в реанимационном блоке) и возможности неблагоприятного исхода заболевания (неспособность тревожиться перед предстоящей операцией на открытом сердце, испытывать страх смерти от инфаркта, инсульта, злокачественного новообразования).
Кроме того, были выявлены следующие типы ипохондрических развитий.
По типу обоснованной, или «вторичной» [Kenyon, 1964] ипохондрии (n = 13), которая формируется на фоне имеющегося тяжелого соматического заболевания и отличается чрезмерным, всепоглощающим вниманием к болезненным проявлениям и педантичным следованием указаниям врача.
Паранойяльный тип [Выборных, 1988] (n = 3) формируется у больных с личностными расстройствами паранойяльного круга и с акцентуацией по типу сегментарной деперсонализации. Клиническая картина определяется разработкой собственных методов лечения, что сопровождается порой аутодеструктивными действиями либо эквитными установками: выявление ущерба, причинённого действиями медицинского персонала; обвинение сотрудников медицинских учреждений в ошибочной диагностике или неправильном лечении.
Маскированная ипохондрия [Ladee, 1966] (n = 8) формируется у лиц с акцентуацией по типу проприоцептивного диатеза в условиях относительно благоприятного развития соматического заболевания. Пациенты устанавливают «партнерские» отношения с болезнью и живут по принципу «двойной бухгалтерии»: с одной стороны, следуют врачебным рекомендациям с регулярным проведением необходимых лечебных и профилактических мероприятий, с другой, демонстрируют преодолевающий стиль поведения — активный, без «скидок» на состояние здоровья, не отличающийся по нагрузкам от доболезненного образ жизни (продолжают работать, сохраняют в большинстве случаев физическую активность). В качестве жизненного кредо выдвигается идея достижения, вопреки болезни, высокого уровня социального функционирования.
По типу невротической ипохондрии [Glatzel, 1969] (n = 12) — выявляется у лиц с невропатической конституцией. В клинической картине доминируют проявления соматизированной тревоги и коэнестезиопатии: нарушение чувственного осознания соматического «Я», включающего расстройства общего чувства тела (протопатические, висцеральные, гаптические, термические, кинестетические, витальные ощущения), а также восприятие физиологических и патологических процессов, в нём происходящих. При этом отмечается амплификация проявлений гематологической патологии за счет указанных соматоформных расстройств. У больных обнаруживается отчетливая тенденция к созданию для себя щадящего образа жизни (охранительного режима со значительным ограничением нагрузок как бытовых, так и служебных), а любые попытки медицинского персонала и родственников активизировать больного встречают обвинения в бесчувственности, недостаточном понимании тяжести и опасности заболевания.
Сверхценная ипохондрия [Jahrreis, 1930] (n = 7) наблюдается у лиц с соматото- нической акцентуацией и реализуется в пределах психопатологических симптомокомплексов по типу ригидной ипохондрии и рационализации терапии. В случаях ригидной ипохондрии [К проблеме нозогений, 1992] больной устанавливает жесткий регламент всех сторон повседневной деятельности с неукоснительным соблюдением всех медицинских назначений и рекомендаций. Характерна ипохондрическая «фиксация» на медикаментозных назначениях (всякие попытки заменить лекарственное средство встречают протест со стороны больного) и/или повышенная мнительность в отношении клинических эффектов соматотропных препаратов. При синдроме рационализации терапии пациент становится приверженцем нетрадиционных методов борьбы с болезнью.
Аберрантная ипохондрия [Deny, 1905] (n = 6) — формируется у лиц с акцентуацией по типу сегментарной деперсонализации, характеризуется недооценкой тяжести состояния (отсутствие эмоциональной реакции на угрожающий смысл диагноза) со стремлением к минимизации представлений о возможной соматической катастрофе. Больные исключают возможность летального исхода (пациент знает, что при его болезни возможна смерть, но убежден, что благодаря «волшебному» исцелению его это не коснется), демонстрируют безразличие к угрожающим аспектам заболевания системы крови. Проявления патологии внутренних органов интерпретируются как лишь незначительные отклонения от нормы. Вне сферы внимания оказываются наиболее тяжелые нарушения деятельности внутренних органов, осложнения основного заболевания (жизнеопасные аритмии, агранулоцитоз и т. п.), охотно эксплуатируется тема здоровья («полет в здоровье» по A. Bessier, 1979) [Beisser, 1979]. Больные на поздних стадиях гематоонкологического процесса утверждают, что легко восстановят прежний уровень физической активности, в ближайшее время встанут на ноги. В половине наблюдаемых случаев (3 из 6, 50 %) рассматриваемый тип ипохондрического развития сопровождается дезадаптивным поведением [Strauss, 1990], нередко препятствующим неотложной медицинской помощи, а также проведению лечебных процедур и реабилитационных мероприятий. Вопреки реальной опасности для жизни больной с помощью нарастающих нагрузок пытается восстановить привычную, как правило, высокую физическую и психическую активность.
В случаях развития по типу «новой жизни»[Barsky, 1983] [Majer-Groß, 1920] (n = 2) наблюдается патологический ипохондрический отказ от прежних форм активности [Психокардиология / Смулевич, 2005]. Пациенты вопреки ожиданиям (учитывая прежнюю структуру личности, реализовавшуюся принятием роли незаменимого, преуспевающего специалиста и стремлением к карьерному росту) отказываются от возобновления профессиональной деятельности и прежней активности, меняют место жительства (переезд на дачу, в сельскую местность) с целью продления жизни в условиях пошатнувшегося здоровья.
В нашем исследовании наблюдалось преобладание соматотонии и невротической и обоснованной ипохондрии. При этом из 9 лиц с сегментарной деперсонализацией в 3 наблюдениях отмечалось формирование паранойяльного ипохондрического развития, а в 6 случаях — аберрантной ипохондрии; у 8 больных с проприоцептивным диатезом наблюдалось развитие маскированной ипохондрии; у 12 больных с невропатической конституцией отмечалось формирование невротической ипохондрии; у 7 больных с соматотонией сформировалась сверхценная ипохондрия, а у 2 больных с шизотипическим расстройством наблюдалось формирование развития личности по типу «новой жизни».
Прием психотропных препаратов в анамнезе
В ходе исследования изучалась частота применения психотропных препаратов у обследованных больных с заболеваниями системы крови, потребность в психофармакотерапии и распространенность побочных эффектов психотропных препаратов в изученной популяции. Было выявлено, что к моменту проведения обследования больше половины больных (139 набл., 50,7 %) принимали психотропные препараты, большинство из которых — в течение последнего года (табл. 6).
Таблица 6
Прием психотропных препаратов в анамнезе (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Получал ли ранее ПФТ |
||
|
да |
139* |
50,7 |
|
нет |
135 |
49,3 |
|
Всего |
274 |
100,0 |
|
Если «да», то |
||
|
психотропная терапия в течение последнего года |
84 |
30,7 |
|
психотропная терапия в течение жизни |
55 |
20,0 |
|
Всего |
139 |
50,7 |
|
Периодичность терапии |
||
|
единственный эпизод более 1 месяца |
35 |
12,8 |
|
поддерживающая периодическая, превентивная |
16 |
5,8 |
|
лечебная периодическая |
38 |
13,9 |
|
единственный эпизод менее 1 месяца |
47 |
17,1 |
|
поддерживающая регулярная |
3 |
1,1 |
|
Всего |
139 |
50,7 |
* У ряда больных прием психотропных препаратов не был связан с развитием психического расстройства. Так, больные принимали такие препараты в связи с разовыми нарушениями сна, предоперационной премедикацией, в соответствии со схемами лечения некоторых соматических заболеваний, например, артериальной гипертензии.
При этом препараты относились практически ко всем классам психотропных средств, за исключением психостимуляторов и ноотропов (транквилизаторы, антидепрессанты, антипсихотики, нормотимики и снотворные) (табл. 7).
Таблица 7
Группы психотропных препаратов, принимаемых ранее изученными больными (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Принимавшиеся препараты относились к группе анксиолитиков |
||
|
феназепам |
47 |
17,2 |
|
алпразолам |
38 |
13,9 |
|
диазепам |
16 |
5,8 |
|
Всего |
101 |
36,9 |
|
Принимавшиеся препараты относились к группе антидепрессантов |
||
|
пароксетин |
3 |
1,1 |
|
сертралин |
16 |
5,8 |
|
эсциталопрам |
7 |
2,6 |
|
тианептин |
3 |
1,1 |
|
амитриптилин |
6 |
2,2 |
|
Всего |
35 |
12,8 |
|
Принимавшиеся препараты относились к группе антипсихотиков |
||
|
рисперидон |
5 |
5,7 |
|
галоперидол |
3 |
3,5 |
|
хлорпротиксен |
4 |
5,0 |
|
Всего |
12 |
13,8 |
|
Принимавшиеся препараты относились к группе нормотимиков |
||
|
карбамазепин |
1 |
1,1 |
|
Принимавшиеся препараты относились к группе снотворных |
||
|
зопиклон |
28 |
10,2 |
|
реладорм |
10 |
3,7 |
|
Всего |
38 |
13,9 |
Эффективность принимаемой ранее терапии как по оценке эксперта, так и по оценке пациентов, была в большинстве случаев высокой. Это же утверждение распространялось и на переносимость такой терапии (табл. 8).
На момент проведения исследования психофармакотерапия проводилась у 38 больных (13,9 %) (табл. 9).
В целом отношение пациентов к приему психотропных препаратов, принимаемых как в период до проведения исследования (139 пациен-
Таблица 8
Эффективность и переносимость предписанной ранее психофарма котерапии (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Эффективность предписанной ранее ПФТ (экспертная оценка) |
||
|
хорошая, значительная |
81 |
29,6 |
|
умеренная |
42 |
15,3 |
|
минимальная без смены терапии |
9 |
3,3 |
|
отсутствие или ухудшение без смены терапии |
7 |
2,5 |
|
Всего |
139 |
50,7 |
|
Эффективность предписанной ранее ПФТ по мнению пациента |
||
|
хорошая, значительная |
75 |
27,4 |
|
умеренная |
45 |
16,3 |
|
минимальная |
9 |
3,3 |
|
отсутствие или ухудшение без смены терапии |
10 |
3,7 |
|
Всего |
139 |
50,7 |
|
Переносимость терапии |
||
|
хорошая |
110 |
40,1 |
|
удовлетворительная |
9 |
3,3 |
|
плохая |
16 |
5,8 |
|
очень плохая или отказ от лечения |
4 |
1,5 |
|
Всего |
139 |
50,7 |
Таблица 9
Проведение психофармакотерапии на момент обследования (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Проводится ли ПФТ в настоящее время |
||
|
да |
38 |
13,9 |
|
нет, по причине |
|
|
|
нет показаний |
79 |
28,8 |
|
не распознано существующее психическое расстройство |
116 |
42,3 |
|
психическое расстройство распознано, но не лечится, так как врач не назначил ПФТ |
35 |
12,8 |
|
психическое расстройство распознано, но не лечится, по причине отказа больного |
6 |
2,2 |
|
Всего |
274 |
100 |
тов), так и в момент исследования (38 пациентов), характеризовалось высокой или хорошей комплаентностью (107 набл., 39,1 %), хотя ряд больных проявляли избирательность в приеме препаратов (32 набл., 28,8 %), у 22 пациентов (26,3 %) наблюдалась низкая комплаентность, а 16 человек (5,8 %) проявляли некомплаентность к приему психотропных препаратов. Наиболее выраженной была потребность в приеме анксиолитиков.
Побочные действия принимаемых психотропных препаратов были зафиксированы у 5 пациентов (1,8 %). При этом такие побочные действия в 4 случаях выражались в дискомфортной и продолжительной сонливости после приема психотропных, а в одном случае (при приеме пароксетина) у больного наблюдалась выраженная тошнота, заставившая произвести смену препарата.
Комплайенс по отношению к терапии заболевания системы крови
В таблице 10 представлены данные о соблюдении пациентами охранительного режима и периодичности обращения пациентов за медицинской помощью.
Таблица 10
Комплайенс у изученных пациентов (n = 274)
|
Показатели |
Число пациентов |
|
|
чел. |
% |
|
|
Хроническое несоблюдение ограничений, охранительного режима |
0 |
0 |
|
Периодическое нарушение охранительного режима, ограничений, нарушение охранительного режима, ограничений |
17 |
6,2 |
|
Избирательность соблюдения ограничений в соответствии с личными предпочтениями или симпатией к врачам |
42 |
15,3 |
|
Соблюдение лечебно-охранительного режима, ограничений в соответствии с течением болезни |
207 |
75,5 |
|
Педантичное соблюдение охранительного режима |
8 |
2,9 |
|
Повышенное следование ограничительному режиму, «самощажение» |
122 |
44,5 |
|
Первичное текущее обращение за медицинской помощью, отсутствие врачебных назначений |
0 |
0 |
|
Отсутствие или однократное обращение за медицинской помощью с переходом к нетрадиционным методам лечения |
0 |
0 |
|
Хроническое несоблюдение врачебных назначений |
0 |
0 |
|
Ремитирующий прием терапии, т. е. периодическое несоблюдение врачебных назначений |
4 |
1,5 |
|
Избирательность обращений за медицинской помощью и выполнения назначений и (частая смена медицинского учреждения или лечащих врачей, избирательное доверие к медицинским работникам) |
46 |
16,8 |
|
Регулярные обращения за медицинской помощью в соответствии с течением болезни |
207 |
75,5 |
|
Педантичное выполнение всех терапевтических назначений |
13 |
4,7 |
|
Повышенное потребление медицинских ресурсов: повышенная обращаемость, запрос на постоянный медицинский контроль, самовольное повышение терапевтических доз препаратов |
4 |
1,5 |
Как видно из данных табл. 10, большинство пациентов (207 набл., 75,5 %) соблюдали предписанный лечебно-охранительный режим, а также придерживались ограничений в соответствии с течением болезни. То же число пациентов регулярно обращались за медицинской помощью. При сопоставлении данных по комплайенсу с психопатологическими характеристиками выборки клинико-эпидемиологического исследования было выявлено, что среди оставшихся 67 пациентов (24,5 %) с разной степенью нарушений терапевтических отношений врача и пациента (нонкомплайенс) статистически значимо (р = 0,05) преобладали лица с психическими заболеваниями и расстройствами личности кластера А.
Заключение
Таким образом, на базе стационара ФГБУ Гематологический научный центр Минздрава России было проведено крупное эпидемиологическое исследование, в котором была сделана попытка ответить на такие клинические вопросы, как распространенность психических расстройств в популяции больных с заболеваниями системы крови, еоциаль- но-демографическая характеристика изучаемой популяции, потребность в психофармакотерапии и комплайентность пациентов. Ниже приводятся основные выводы, сделанные по результатам исследования.
Выводы
1. Установлено, что общая распространенность психических расстройств среди изученных нами больных составляет 71,3 %, что соответствует данным других авторов (29-77 %) [Akaho, 2000; Beglinger, 2006; Fadul, 2008; Hosaka, 1994; Hurtado, 1993; Kiely, 2002; Lloyd, 1984; Malyszczak, 2005; Prieto, 2002; Sasaki, 2000; Stark, 2002], но, тем не менее, существенно превышает среднюю распространенность таких расстройств, по данным литературы равную 44,1 % [Prieto, 2002].
2. Среди отдельных нозологий и психопатологических синдромов, выявленных у изученных больных (n = 274), преобладают нозогенные реакции (54,7 %), хроническое расстройство сна (6,6 %) и соматогенные психозы (3,3 %). Как уже указывалось, распространенность нозогений заметно превышает показатели, представленные в литературе, что можно объяснить разницей в диагностическом подходе, используемом в данной работе и в работах иных авторов. В то же время распространенность соматогенных психозов соответствует средним цифрам, отраженным в литературных источниках [Дробижев, 2000]. Данных о распространенности хронического расстройства сна в доступной литературе не найдено.
3. Установлено, что подавляющее большинство больных соблюдают предписанный врачами режим, вовремя обращаются за медицинской помощью, и лишь у лиц с психическими заболеваниями и выраженными личностными расстройствами выявляются нарушения терапевтического сотрудничества, что в крайних случаях может приводить к несвоевременной диагностике и неадекватному лечению заболевания системы крови.
4. В результате исследования не подтвердились данные, что на формирование психических расстройств у больных с заболеваниями системы крови наряду с клиническими влияют демографические и социальноэкономические факторы, хотя в отношении больных с иными соматическими нозологиями другие авторы такие закономерности отмечали [Дробижев, 2000].
[Выборных, 1988] Согласно МКБ-10, такие заболевания включают, в основном, «Злокачественные новообразования лимфоидной, кроветворной и родственной им тканей» (С81-С96), т. е. лейкозы, лимфомы, лимфосаркомы, а также неонкологическую патологию кроветворной системы (анемии, нарушения свертываемости крови и пр. (D50-D53, D55-D59, D60-D64, D65-D69, D70-D77).
[Гиляровский, 1954] Исследование проводилось в рамках клинико-эпидемиологической программы «Синтез» (исследование распространенности и структуры психических расстройств в общей медицине, проводимое в те же сроки с участием сотрудников ФГБУ НЦПЗ РАМН).
[Дробижев, 2000] В выборку исследования, проведенного под руководством М.Ю. Дробиже- ва, фактически вошли 1718 человек, из которых у 1284 пациентов (74,7 %) обнаружены следующие психические расстройства (%): соматоформные (включая органные неврозы) (3,0), тревожно-фобические (2,9), истерические (диссоциативные и конверсионные) (8,4), органические (23,9), алкогольные (включая ме- талкогольные психозы) (12,3), шизофрения (3,7), аффективные (исключая но- зогенные) (20,3). Кроме того, у 487 пациентов (28,2 %) были выявлены нозоген- ные реакции (%): тревожно-фобические (9,8), соматизированные (2,7), синдром «прекрасного равнодушия» (1,7), синдром ипохондрической депрессии (8,7), синдром «эйфорической псевдодеменции» (0,4), синдром «ипохондрии здоровья» (1,1), с явлениями ригидной ипохондрии (0,9), сутяжные, с рентными установками (1), сенситивные (0,2), с идеями «рационализации», реформирования терапии (0,7), синдром патологического отрицания болезни (0,5), с бредом реформирования терапии (0,2), с бредом «приписывания болезни» (0,3).
[Онкология. Национальное руководство, 2008] Со слов больных или их родственников, либо из данных медицинской документации.
[Серебрякова, 2007] Госпитализировавшихся в психиатрические стационары не было.
[К проблеме нозогений, 1992] При этом опрашиваемые говорили о «каком-то» психическом расстройстве у родственников либо их госпитализациях в психиатрические больницы.
[Психокардиология / Смулевич, 2005] Среди этой группы пациентов с гипонозогнозическими состояниями выявлялись как пациенты с относительно нетяжелыми формами заболеваний, так и лица с характерологическими чертами, для которых свойственна недооценка тяжести соматического состояния, либо игнорирование наиболее опасных аспектов болезни (см. далее по тексту).
[Akaho, 2000] Чаще всего эта акцентуация носит латентный характер и выявляется в условиях соматического заболевания.
[Barsky, 1983] Этот термин заимствован из исследований W Majer-Groe (1920) и сопоставим с определением «вторая жизнь» J. Vie (1939) [Vie, 1939]. Этот термин определяет коренной сдвиг жизненного уклада при поздних ремиссиях бредовой шизофрении. В наших наблюдениях речь также идёт о сдвиге самосознания (отчуждение сознания Я), но соматогенно провоцированном.