Введение
Синдром беспокойных ног (СБН) широко встречается в повседневной клинической практике врачей первичного звена [Ахундова, 2011; Ковальчук, 2012; Левин, 2016; Restless Legs Syndrome/, 2017; Silber, 2004]. В общей популяции от этого заболевания страдают от 5 до 15% взрослых людей, причем в 1,5 раза чаще женщины [Левин, 2016; Garcia-Borreguero, 2012; Restless Legs Syndrome/, 2017]. СБН является четвертой по частоте причиной развития соматического дистресса [Restless Legs Syndrome/, 2017; Vlaeyen, 2005], хронической бессонницы [Ohayon, 2002], большого эпизода депрессии [Hornyak, 2010; Lee, 2008; Niazi, 2015; Restless Legs Syndrome/, 2017], панического расстройства [Lee, 2008; Niazi, 2015; Pigeon, 2009] и обсессивно-компульсивного расстройства [Niazi, 2015; Restless Legs Syndrome/, 2017]. Несмотря на высокую распространенность, СБН по-прежнему диагностируется редко [Ахундова, 2011; Левин, 2016; Garcia-Borreguero, 2012]. В России более чем в 80% случаев СБН не диагностируется, соответственно, пациенты не получают адекватного лечения [Ахундова, 2011]. Это связано с малой осведомленностью специалистов со спецификой клинических проявлений и подходами к лечению СБН [Ковальчук, 2012; Левин, 2016]. В связи с этим целью статьи является ознакомление специалистов с современными немедикаментозными подходами к лечению синдрома беспокойных ног.
Диагностика и подходы к лечению синдрома беспокойных ног
Первичная диагностика основывается на анализе жалоб пациента и применении шкалы субъективной оценки выраженности СБН (IRLS) [Ковальчук, 2012; Edinger J.D, 1996; Godau, 2010; Restless Legs Syndrome/, 2017; Silber, 2004].
К общепринятым диагностическим критериям СБН относят [Silber, 2004]:
• «U» — наличие сильной потребности двигать ногами или другими частями тела, возникающая на фоне дискомфортных ощущений;
• «R» — дискомфортные ощущения начинаются в период отдыха или бездействия;
• «G» — потребность в движении и дискомфортные патологические ощущения частично или полностью снижаются в результате двигательной активности;
• «E» — дискомфортные ощущения усугубляются или возникают исключительно вечером и/или ночью.
Формы синдрома беспокойных ног [Ковальчук, 2012; Левин, 2016; Restless Legs Syndrome/, 2017]:
• первичная (идиопатическая) форма;
• вторичная (симптоматическая) форма;
• с болевым синдромом или без него;
• с непроизвольными спазматическими подергиваниями (jerks) или без них.
Течение синдрома беспокойных ног [Левин, 2016; Restless Legs Syndrome/, 2017]:
• персистирующее: симптомы возникают как минимум 2 раза в неделю в течении последнего года;
• интермиттирующее: симптомы возникают в среднем менее 2 раз в неделю, но не менее 5 раз в течении жизни;
• рефрактерное: наличие частых симптомов в течении недели и резистентность к лечению.
Тактика лечения определяется видом и степенью выраженности симптомов [Ковальчук, 2012; Левин, 2016; Chen, 2009; Edinger J.D, 1996; Garcia-Borreguero, 2012]. Основой управления СБН [Garcia-Borreguero, 2012] является комбинированная терапия (рис. 1).

Рис. 1. Подходы к лечению СБН: «*» — эффективность не подтверждена в контролируемых исследованиях; «**» — бензодиазепины и препараты леводопы в настоящее время не рекомендовано использовать для лечения СБН
Медикаментозный подход рекомендуется применять в тех случаях, когда СБН значительно нарушает качество жизни пациента и немедикаментозные подходы оказались недостаточно эффективными [Левин, 2016; Garcia-Borreguero, 2012; Restless Legs Syndrome/, 2017; Silber, 2004].
Принципы лечения СБН (по М.Н. Силберу) [Silber, 2004].
— При интермиттирующем (первичном) СБН: больший акцент на психотерапевтических подходах и эпизодическом назначении фармакотерапии с лекарственными каникулами.
— При персистирующем (вторичном) СБН: комбинированная терапия.
Говоря об издержках медикаментозного подхода (рис. 1), следует отметить проблему безопасного и эффективного подбора терапии, особенно в лечении гериатрических пациентов [Chen, 2009]. Показана лишь умеренная эффективность агонистов дофаминовых рецепторов (АДР) в лечении СБН по сравнению с плацебо [Zintzaras, 2010]. Прием АДР сопровождался у пациентов такими побочными эффектами, как тошнота и сонливость [Garcia-Borreguero, 2012]. При длительном приеме этих препаратов наблюдается эффект аугментации [Левин, 2016; Полуэктов, 2016; Restless Legs Syndrome/, 2017]. АДР противопоказаны беременным женщинам с СБН [Garcia-Borreguero, 2012; Restless Legs Syndrome/, 2017]. При приеме леводопы может наблюдаться рикошетный феномен [Левин, 2016; Restless Legs Syndrome/, 2017]. Прием антиконвульсантов (габалентина) часто сопровождается неспецифической сонливостью, тошнотой и головокружением [Garcia-Borreguero, 2012; Restless Legs Syndrome/, 2017]. Длительный прием бензодиазепинов сопровождается негативными сдвигами в качестве сна, высоким риском удлинения интервала электрической систолы сердца (QT) и усилением апноэ во сне [Chen, 2009].
Даже при эффективно подобранной фармакотерапии у пациентов по-прежнему присутствовали нарушения сна и сниженная удовлетворенность качеством жизни [Brand, 2011].
К ограничениям медикаментозного подхода при лечении СБН относят:
• не может привести к длительной положительной ремиссии [Pigeon, 2009];
• не направлен на обучение пациентов эффективно управлять состоянием гипервозбуждения, которое поддерживает хроническую бессонницу, тревожное состояние и увеличивает риски развития депрессии [Brand, 2011; Edinger, 2003; Godau, 2010; Peters, 2017; Pigeon, 2009];
• не направлен на обучение управлять дискомфортными симптомами в период «лекарственных каникул» [Godau, 2010; Pigeon, 2009].
Показано, что до 65% пациентов с СБН регулярно используют альтернативные, не директивные методы для облегчения дискомфортных симптомов [Bega, 2016]. Только недавно начали появляться исследования по эффективности когнитивно-поведенческой психотерапии (КПП) для управления СБН [Bablas, 2016; Newman, 2014; Peters, 2017]. Выделяют следующие направления развития КПП [Taylor, 2015] (рис. 2).
Рассмотрим эффективность и специфику данных направлений КПП при лечении пациентов с СБН.
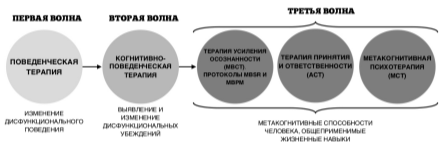
Рис. 2. Направления развития когнитивно-поведенческой психотерапии, по Х. Тайлору и Х. Хайлез [Taylor, 2015]
Эффективность поведенческой терапии «первой волны» в управлении симптомами синдрома беспокойных ног
Показана эффективность изолированного применения релаксационной поведенческой терапии и телесно-психического (body-mind) подхода в снижении дискомфортных симптомов, улучшении качества сна и настроения у пациентов с СБН [Aukerman, 2006; Bega, 2016]. Говоря о поведенческой активации, управлении стилем жизни, следует отметить, что наличие умеренной физической активности у пациентов с СБН связано с меньшими физическими ограничениями и снижением дискомфортных ощущений, с оговоркой, что упражнения не должны выполняться перед сном [Daniele Thiago Medeiros, 2013]. Чрезмерная напряженная физическая активность, близкая ко времени сна пациента, связана с увеличением симптомов СБН. Отсутствие умеренной физической активности связано с выраженными клиническими проявлениями СБН [Ohayon, 2002].
Изолированное применение психообразования в форме брошюр самопомощи, включающей общие рекомендаций по гигиене сна, недостаточно влияет на улучшение субъективного благополучия пациентов с СБН [Pigeon, 2009]. Рекомендовано составление индивидуальной гигиены сна с включением поведенческих алгоритмов [Pigeon, 2009; Sharon, 2015; The Massachusetts General, 2016]:
• контроля побуждений (stimulus control therapy);
• ограничения сна (sleep restriction therapy);
• интенсивного переобучения сна (intensive sleep retraining).
Некоторые авторы отмечают ухудшение дискомфортных ощущений в ногах после применения ограничения сна, интенсивного переобучения сна и парадоксальной интенции. В связи с этим они рекомендуют заменить их на технику сжатия сна (sleep compression) [Edinger, 2003; Godau, 2010; Silber, 2004]. Другие авторы при использовании техники ограничения сна и интенсивного переобучения сна выявили значительные улучшения в качестве сна без ухудшения симптомов беспокойных ног [Pigeon, 2009; Sharon, 2015]. Отметим, что изолированное использование поведенческих техник мало влияет на положительную ремиссию у пациентов с СБН.
Эффективность когнитивно-поведенческой психотерапии «второй» волны в управлении симптомами беспокойных ног
Дж. Эдингер и соавторы применяли 4 индивидуальные сессии КПП в комплексной терапии 16 пациентов (до 60 лет) с синдромом беспокойных ног, у которых наблюдалась хроническая бессонница [Edinger J.D, 1996]. Акцент был сделан на информирование пациента о факторах нарушениях сна и обучение технике управления стимулами и снятия мышечного напряжения, а также на работу с дисфункциональными убеждениями (например: «я никогда не засну из-за этих болей в ногах»). Применение КПП показало улучшения в качестве сна, снизились симптомы беспокойных ног и тревога. По терапевтическому эффекту наблюдалась эквивалентность контрольной группе пациентов с СБН, которая перед сном в течении 4 недель получала терапию клоназепамом и темазепамом (противосудорожные препараты). Стоит отметить, что в отличии от КПП назначение клоназепама пациентам с СБН сопровождалось рядом побочных эффектов [Edinger J.D, 1996]. Дж. Влайен и Г. Китзиоз показали, что применение комплексного лечения (КПП, АДР и контроль образа жизни) у пациентов с СНБ снижает риски хронизации болевого синдрома [Vlaeyen, 2005].
C. Ньюмен описал эффективность интеграции КПП и рационально- эмотивно-поведенческой терапии (РЭПТ) при монотерапии пожилой пациентки 63 лет с СБН, у которой на протяжении 4 лет наблюдалась хроническая бессонница из-за тяжелых болевых приступов в ногах. С пациенткой было проведено 6 индивидуальных сессий по результатам которых наблюдалось устойчивое снижение симптомов, улучшение качества сна, усиление социальной активности. Положительная ремиссия сохранялась на протяжении 8 месяцев [Newman, 2014].
Протокол когнитивно-поведенческой терапии «второй волны» в управлении симптомами беспокойных ног
Первый модуль КПП.
Мониторинг симптомов. Заполнять дневник симптомов СБН в течении 7—14 недель [Ковальчук, 2012; Restless Legs Syndrome/, 2017]. Пример дневника пациентки 38 лет с вторичным СБН приведен в табл. 1.
|
Параметры |
1-й день |
2-й день |
||||
|
Время суток |
Утро (6:00— 12:00) |
День (12:00— 18:00) |
Вечер, ночь (18:00—6:00) |
Утро (6:00— 12:00) |
День (12:00— 18:00) |
Вечер, ночь (18:00—6:00) |
|
Симптомы (описать) |
|
|
Дрожь в ноге сбоку над стопой. Распространяется на всю правую часть тела |
|
|
Скручивание и подергивания в ногах |
|
Способы снижения симптомов |
|
|
Ванночка для ног. Ходьба по квартире. Тряска ногой. Телефон |
|
|
Чтение. Массаж ног, ходьба 25 мин. по квартире, гимнастика ног |
|
Отсутствие симптомов |
+ |
+ |
- |
- |
- |
+ |
Поведенческий алгоритм контроля побуждений. Цель: установить поведенческую связь между сном и кроватью с быстрым наступлением сна. Длительность формирования поведенческой связи в среднем 2—4 недели [Cognitive Behavioral Treatment, 2008; The Massachusetts General, 2016]. Вначале ведется дневник сна в течении недели. Пример заполнения дневника сна пациента 63 лет с первичным СБН приведен в табл. 2.
Таблица 2
Пример дневника сна пациента с СБН
|
1-я НЕДЕЛЯ |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
|
Дата |
|
|
|
|
|
|
|
|
ЗАПОЛНЯЕТСЯ ВЕЧЕРОМ |
|||||||
|
Прием лекарств перед сном (название, дозировка, время приема) |
G, 2к. |
G, 2к. |
G, 1к. |
G, 1к |
G, 1к |
G, 1к |
G, 1к |
|
Прием алкоголя перед сном, чтобы уснуть |
- |
- |
- |
- |
- |
- |
- |
|
Дневной сон (запишите часы сна) |
- |
- |
- |
- |
- |
- |
- |
|
Усталость за день (0—10) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
1-я НЕДЕЛЯ |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
|
Дата |
|
|
|
|
|
|
|
|
Стресс за день (0—10) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Тревога в течении дня (0—10) |
0 |
0 |
0 |
0 |
0 |
0 |
0 |
|
Концентрация внимания в течении дня (0—10) |
5 |
5 |
5 |
5 |
4 |
3 |
5 |
|
Физическая активность в течении дня (в мин) |
0 |
60 мин |
90 мин |
120 мин |
30 мин |
0 |
120 мин |
|
ЗАПОЛНЯЕТСЯ УТРОМ |
|||||||
|
Я выключил(ла) свет и лег(ла) во сколько часов? |
22-30 |
22-30 |
22-30 |
22-30 |
22-30 |
22-30 |
22-30 |
|
После того как я выключил(а) свет, я уснул(а) через сколько минут? |
10-15 |
10-15 |
10-15 |
30 |
30 |
40 |
30 |
|
Наличие дискомфортных ощущений в ногах перед засыпанием (0—10) |
0 |
0 |
0 |
2 |
4 |
5 |
5 |
|
Ночью я просыпался(лась) сколько раз? |
- |
- |
- |
2 |
2 |
2 |
2 |
|
Проснувшись ночью, я не мог(ла) заснуть сколько минут? (записать продолжительность каждого пробуждения) |
0 |
0 |
0 |
30 мин |
40 мин |
40 мин |
40 мин |
|
Наличие и степень выраженности ночных дискомфортных ощущений в ногах (0—10) |
0 |
0 |
0 |
2 |
5 |
5 |
5 |
|
Утром я проснулся (лась) во сколько часов? |
7-30 |
7-30 |
8-00 |
8-30 |
9-00 |
9-00 |
9-00 |
|
Утром я встал(а) с постели во сколько часов (запишите время подъема с кровати) |
8 |
8 |
8-15 |
9 |
9-15 |
9-15 |
9-15 |
|
Наличие тревожных сновидении, кошмаров |
- |
- |
- |
- |
- |
- |
- |
|
Когда проснулся (ась) утром я чувствовал(а) себя: как от 1 до 5 баллов, где 1 — очень уставшим(ей), 5 — бодрым(ой) |
5 |
5 |
5 |
4 |
3 |
3 |
3 |
|
1-я НЕДЕЛЯ |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
|
Дата |
|
|
|
|
|
|
|
|
Качество своего сна я оценивают как: от 1 до 5 баллов, где 1 — очень плохое, 5 — отличное |
5 |
5 |
5 |
4 |
3 |
3 |
3 |
Примечание: G — Gabapentinum.
На основе данных дневника сна составляются следующие рекомендации [Cognitive Behavioral Treatment, 2008].
— За 1—2 часа до сна — вечерняя прогулка или техники контроля напряжения; снизить прием пищи, не принимать кофеин, алкоголь и никотин.
— Ложиться спать, когда испытываете ощущение сонливости.
— Следовать определенному паттерну отхода ко сну. Вечерний душ (техника «осознанный душ» [Peters, 2017]) или теплая ванна.
— Если легли в кровать в состоянии сонливости и не можете заснуть в течении 15—20 минут, наблюдается дискомфорт в ногах, тревога, нужно встать с кровати, не фокусироваться на часах, а сделать техники минимизации напряжения.
— Выбор фиксированного ежедневного времени утреннего пробуждения.
Ограничение пребывания в постели без сна [Cognitive Behavioral Treatment, 2008; The Massachusetts General, 2016]. Цель: увеличение гомеостатического желания спать, регулирование цикла сна—бодрствования путем ограничения количества времени, проведенного в кровати без сна [Cognitive Behavioral Treatment, 2008]. При применении данной техники учитывается суточный ритм симптомов беспокойных ног. Максимальная выраженность — 0:00—2:00 часа, к утру снижается. С 19:00 до 23:00 часов симптомы выражены меньше [Левин, 2016; Restless Legs Syndrome/, 2017]. На основании данных дневника сна составляются рекомендации.
— Вычисляем среднее общее время сна (TST) за неделю.
— Ограничивается время пребывания в кровати (TIB) до TST + 30 мин. Не ниже 5,5 часов. Минимальное время пребывание в кровати за ночь (TIB) — 4—5 часов.
— Если эффективность сна (SE)>85—90%, то время пребывания в кровати (TIB) увеличивается на 15—30 минут.
— Если эффективность сна (SE)<80 %, то время пребывания в кровати (TIM) уменьшается на 15—30 минут.
Техника сжатия сна [Lichstein, 2001].
— Определяем разницу между временем пребывания в кровати (TIB) и общим временем сна (TST) на протяжении недели. Приведем пример: пациентка 32 лет с первичным СБН. TIM(6,1 ч) — TST(4,5 ч) = 96 мин. Эти 96 минут делим на 5 недель терапии = 19 минут. Каждую неделю время пребывания в кровати (TIB) снижается на 19 мин.
— Отслеживаем эффективность сна каждую неделю и корректируем TIB в соответствии с изменениями.
Второй модуль КПП.
Психообразование пациента и его родственников. Разъяснение заболевания, акцент на его доброкачественном характере. Предрасполагающие, провоцирующие и поддерживающие факторы СБН [Edinger, 2003; Pigeon, 2009; The Massachusetts General, 2016].
Персонифицированная гигиена сна [Cognitive Behavioral Treatment, 2008; The Massachusetts General, 2016]. Цель: уменьшить дезадап- тавные привычки, которые мешают оптимальному качеству сна. С использованием дидактического и сократического подходов разбираются следующие аспекты: регулярное время сна и бодрствования; вопрос о дневном сне; регулярная физическая активность; комфорт в спальне; часы в спальне (феномен часового наблюдателя); контроль напряжения перед сном; контроль питания; ограничение потребления жидкости перед сном; контроль кофеина, алкоголя и курения (3—4 часа до сна). На основе индивидуальной модели сна определяются приоритетные гигиенические практики оптимизации сна пациента [Edinger J.D, 1996].
Третий модуль КПП.
Усиление физической активности. Планирование дневной физической активности. Например, 30—40 минут 4 раза в неделю аэробные упражнения с тренировкой сопротивления, ориентированной на ноги. Ходьба на беговой дорожке или занятия на велоэргометре [Hornyak, 2008; Lichstein, 2001; Daniele Thiago Medeiros, 2013].
Управление напряжением. Применяется следующий алгоритм [Lichstein, 2001; The Massachusetts General, 2016].
— S — Самоприказ. «СТОП», «МЕДЛЕННО, НЕ СУЕТИСЬ», сделайте паузу перед тем, как реагировать, замедлите движения и реакции, опустите плечи, расслабьте ноги.
— О — Принцип принятия. Наблюдайте. Отметьте, какие мысли, чувства охватили Вас, но без оценки и осуждения.
— B — Дышите. «Мне (на вдохе, 2 с) — спокойно (на выдохе, 4 с)». Концентрация внимания на дыхании: сосредоточьте внимание на кончике носа, на струе выдыхаемого воздуха.
— Е — Составьте общую картину ситуации. Знакомо ли то, что происходит? К чему приводят Вас эти мысли? Что самое страшное может произойти (по факту)? Что дает Вам такой тип мышления?
— R — Реагируйте гибко. Например, поставьте обе пятки на пол, а пальцы поднимите как можно выше, стараясь достать ими «до потолка». Поднимайте пальцы ног высокого. Задержите на 5—10 секунд и расслабляйте медленно. Вытяните перед собой обе ноги, если трудно, можно вытягивать по одной ноге. При этом помните, что икры не должны напрягаться. Выпрямляйте, задержите на 5—10 секунд и расслабляйте медленно. Пусть ноги мягко упадут на пол. Представьте, что Вы на пляже и зарываете пятки в песок. Зарывайте пятки, тверже упирайтесь пятками, еще тверже. Задержите напряжение на 5—10 мин. И медленно расслабьте.
Четвертый модуль КПП.
Когнитивная реструктуризация дезадаптивных убеждений. Применяется техника пирога (pie chart) [Cognitive Behavioral Treatment, 2008] или протокол ABCD [Cognitive Behavioral Treatment, 2008; The Massachusetts General, 2016] (табл. 3).
|
Ситуация |
Автоматическая мысль |
Реакции (эмоции, поведение) |
Альтернативная автоматическая мысль |
Альтернативная реакция |
|
Какая ситуация привела к возникновению переживаний, связанных со сном? |
— О чем Вы могли подумать в этот момент, что вызвало именно такую реакцию, а не, к примеру, другую? — Насколько подобная мысль соответствует реальности? (где 0% — совершенно не соответствует и 100% — абсолютная правда) |
— Что Вы почувствовали в этот момент? — Оцените интенсивность этой эмоции, каждой из эмоций (0—10). Что Вы делали в этот момент? |
Что самое страшное может случиться? Каковы шансы, что это действительно произойдет? Что может помочь думать, что этого не произойдет? |
— Что Вы почувствовали сейчас, думая таким образом? — Оцените интенсивность этой эмоции (0—10) |
|
Проснулась в 3 часа ночи и не могу заснуть (Ж, 33 года, П_СБН) |
Опять это ноги. А вдруг я завтра не смогу работать и буду вся разбитая и страшная (90%) |
Тревога (7), смотрела на часы и ворочалась, массировала ноги, ходила по квартире |
Нет смысла беспокоиться об этом сейчас. Часто даже после плохой ночи я очень даже привлекательна и хорошо работаю (45%) |
— Тревога (3), — Не буду смотреть на часы. Встану с кровати. — Спокойное дыхание; — Прогрессирующая мышечная релаксация с акцентом на ноги |
Профилактика рецидива. Пациента знакомят с циклом возникновения рецидива [The Massachusetts General, 2016] (рис. 4).
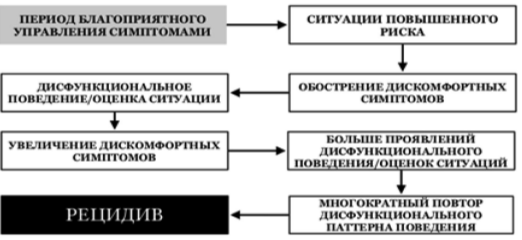
Рис. 4. Цикл развития рецидива
Составляется план самопомощи при рецидиве и с этим планом знакомят доверительных лиц пациента [The Massachusetts General, 2016].
Протокол рационально-эмотивно-поведенческой терапии
управления симптомами беспокойных ног
Протокол РЭПТ синдрома беспокойных ног C. Ньюмана [Newman, 2014] включает следующие пункты.
I. Составление модели СБН пациента.
Диагностическое интервью СБН. Анализ жалоб пациента с помощью модели АВС. Специфика внутренней картины болезни пациента.
— Сенсорные симптомы. Некоторые пациенты с трудом могут описать беспокоящие их симптомы («их нет возможности описать», «не хорошие/неприятные/непонятные»). Субъективные патологические ощущения пациенты описывают как «голова спит, а ноги в движении»; «тупые боли и подергивание в стопе»; «немеют бедра», «жжение в ноге», «закипает кровь в ногах», «зуд в ногах», уколы иголками или гвоздями, скребущие, колющие, распирающие, режущие, давящие ощущения в ногах. Возможны иллюзии ползания мурашек/муравьев: например, «как будто насекомые ползают в икрах», «змеи внутри». Симптомы могут быть локализированы: «как будто под кожей в голени, иногда в коленях, переходящее в бедро, реже в стопах», «начинается с ног и переходят на руки». Наблюдаются случаи, когда эти симптомы отсутствуют, но при этом могут наблюдаться подергивания. Наличие привычных покачиваний ногой в течении дня и вечером.
— Идеаторные симптомы. Наличие у пациента иррациональных убеждений по отношению к своему сну, дискомфортным ощущениям, страха ночи. Принцип S.W.A.T [Simpson, 2011], где S — долженствование; W — самоуничижение; A — катастрофизация; T — непереносимость фрустрации.
— Эмоциональные симптомы (вторичные страдания): подавленность, тревога, раздражительность, слезливость, наличие тревожных сновидений («иду по песку, в котором вязнут ноги»).
— Поведенческие симптомы. Часто наблюдается тенденция к «прислушиванию к себе»; избыточной двигательной активности; «замиранию» при появлении симптомов; установка перетерпеть. Специфика репертуара движений для минимизации дискомфорта: вытягивают или сгибают конечности; встряхивают, растирают и массируют их; ворочаются в постели; если не спится, встают и ходят по комнате, переминаются с ноги на ногу; окунают ноги в таз с холодной водой; прислоняют стопы к холодному окну.
— Наличие избегающего поведения: не опускать ногу или ноги, когда приходится долгое время сидеть в транспорте или общественных местах.
Нейропсихиатрический статус: когнитивное функционирование, уровень нейротизма и интроверсии; симптомы депрессии, тревожного спектра расстройств, удовлетворенность качеством сна, наличие дневной сонливости.
Оценка наличия и степени выраженности СБН.
Респонс или нонреспонс на фармакотерапию.
II. Психотерапевтическое лечение.
1-я сессия: терапевтический альянс, концептуализация проблемы пациента, определение цели лечения. Психообразование по проблемам СБН. Модель АВС. Разница между рациональными и иррациональными убеждениями. Домашнее задание: поведенческая активность, приносящая чувство удовлетворенности и мастерства; заполнение дневника сна. Если пациент принимает фармакотерапию, его просят вести протокол побочных эффектов (табл. 5).
2-я сессия: мониторинг состояния пациента с помощью шкалы оценки тяжести СБН (Restless Legs Syndrome Rating Scale, IRLS). Выявление типа иррациональных убеждений с помощью протокола ABCDF (рис. 5). Например: «когда наступает вечер у меня сильный страх и я точно знаю что будут проблемы с ногами» (Ж, 37, П_СБН[I]), «страх ве-
|
Дата |
Название препарата/дози- ровка (мг) |
Эффективность (0—100%) |
Наличие побочных реакций |
||
|
Вечер |
Утро |
День |
|||
|
12.04.19 |
Gabapentinum, 1 таблетка |
40 |
- |
- |
- |
2-я сессия: мониторинг состояния пациента с помощью шкалы оценки тяжести СБН (Restless Legs Syndrome Rating Scale, IRLS). Выявление типа иррациональных убеждений с помощью протокола ABCDF (рис. 5). Например: «когда наступает вечер у меня сильный страх и я точно знаю что будут проблемы с ногами» (Ж, 37, П_СБН[I]), «страх вечера, каждый вечер это дискомфорт в ногах и страх засыпать» (Ж, 31, П_СБН), «из-за этого скручивания в ногах я точно знаю, что весь мой сон будет разрушен» (Ж, 32, П_СБН), «это ужасно, когда у меня есть этот дискомфорт в ногах ночью» (Ж, 56, В_СБН), «это невыносимо, когда у меня нет полноценного сна, я просыпаюсь 3—4 раза за ночь из- за этих ощущений в ногах» (Ж, 35, П_СБН), «я не могу терпеть вечный дискомфорт в ногах» (Ж, 34, В_СБН).
Протокол самопомощи при стрессе

Рис. 5. Протокол выявления иррациональных убеждения ABCDEF
Этот протокол самопомощи поможет Вам наблюдать, понимать и изменять свои негативные мысли, которые возникают в определенных ситуациях и приводят Вас к дискомфортным ощущениям. Протокол следует заполнять при помощи вспомогательной инструкции.
К выявленным иррациональным убеждениями применяются техники оспаривания (Приложение). Замена на рациональные убеждения с акцентом на безусловное самопринятие. Например: «я хотела бы не испытывать болезненные ощущения, но я понимаю, почему она возникает, это не так ужасно, как мне кажется, и я могу с этим справиться с помощью...» (Ж, 35, П_СБН). Обсуждение гигиены сна. Домашнее задание: ведение дневника сна, выявление и оспаривание иррациональных убеждений.
3-я сессия: мониторинг состояния пациента с помощью IRLS. Анализ дневника сна и удовлетворенности качеством сна. Разбор трудностей в оспаривании иррациональных убеждений. Усиление у пациента поведенческой активности, социальной активности. Релаксационные техники. Умеренная физическая активность. Домашнее задание: дневник сна; при возникновения иррационального мышления, сосредоточенного на СБН и хроническом дискомфорте, применять протокол ABCDEF.
4-я сессия: мониторинг состояния пациента с помощью IRLS. Контроль качества сна. Увеличение социальной активности, выделение дополнительных мероприятий к ежедневному расписанию пациента. Например, посещение парков, встречи с друзьями в кафе. Обучение техникам осознанности.
5-я сессия: мониторинг состояния пациента с помощью IRLS. Обсуждение иррациональных убеждений и их оспаривание. Оценка полезности и функциональности выделенных рациональных убеждений с опорой на личные ценности пациента. Составление копинг-карточек для напоминания о рациональных убеждениях.
6-я сессия: повторная нейропсихиатрическая оценка состояния пациента. Составление поведенческого плана на случай обострения дисфункционального поведения.
Бустерная сессия. Телефонная или скайп-консультация через 6 месяцев после прекращения терапии для отслеживания результатов лечения.
Одним из недостатков «второй» волны КПП и РЭПТ является то, что они требует хорошего понимания своего мышления и убеждений для их когнитивной реструктуризации [Bablas, 2016; Peters, 2017].
Эффективность когнитивно-поведенческой психотерапии «третьей» волны в управлении симптомами беспокойных ног
М. Хорняк для лечения пациентов с СБН от 35 до 76 лет применил расширенную форму групповой КПП (RELEGS Coping Therapy), состоящую из 8 сессий и включающую в себя: психообразование, техники осознанности (сканирование тела, трехминутная медитация, осознанные привычки), когнитивные и поведенческие техники, направленные на снижение коморбидных симптомов депрессии, тревоги и хронической бессонницы [Hornyak, 2008]. Психотерапия проводилась 1 раз в неделю, 90 минут на протяжении 8 недель и была направленная на формирование у пациентов активных, гибких копинг-стратегий по управлению негативными проявлениями СБН. Показано значительное улучшение в субъективных оценках симптомов беспокойных ног, увеличивалась удовлетворенностью качеством жизни, сном. Положительная ремиссия наблюдалась в течении 3 месяцев [Hornyak, 2008].
В. Баблаз и К. Яп применили групповой подход снижения стресса с помощью терапии усиления осознанности (MBSR) для лечения пациентов от 44 до 67 лет с СБН, принимающих фармакотерапию [Bablas, 2016]. Результаты комбинированной терапии показали значительное снижение коморбидных симптомов, снизилась выраженность вечерних и ночных симптомов беспокойных ног. Произошло улучшение качества жизни и сна, повысилась социальная активность. Стабильное улучшение состояния наблюдалось в течении 3—6 месяцев [Bablas, 2016].
Протокол терапии усиления осознанности при лечении СБН
Подход снижения стресса с помощью групповой терапии усиления осознанности, протокол минимизации боли (MBPM) делает больший акцент на минимизации физического и когнитивного гипервозбуждения, вторичного страдания у пациентов с СБН [Bablas, 2016; Peters, 2017; Silber, 2004]. Протокол интеграции КПП и терапии усиления осознанности, предложенный В. Баблазом и К. Япом [Bablas, 2016] для управления симптомами СБН, представлен в табл. 4.
Таблица 4
Протокол терапии усиления осознанности при лечении СБН (по В. Баблазу и К. Япу)
|
Сессия |
Тема |
Содержание |
|
1 |
Введение, цель терапии |
Выявление целей лечения пациента (упражнение «Как СБН влияет на мою жизнь»); знакомство с моделью осознанности и когнитивными моделями расстройств сна/тре- воги/депрессии. Запускающие механизмы и факторы усиления СБН. Принцип принятия и ответственности вместо контроля и избегания. Ознакомление с первыми техниками осознанности (осознанное дыхание, сканирование тела, минутная медитация сидя) |
|
Сессия |
Тема |
Содержание |
|
2 |
Умение распознавать и выходить из жизни на «автопилоте» |
Упражнение «поприветствуйте свои мысли» (метафора мыслителя). Роль медитации в минимизации бессонницы и дискомфортных ощущений в ногах. Обучение трехминутной медитации. Уметь замечать своего «мыслителя» (оценочные суждения). Осознанное движение и ходьба. Обсуждение и составление индивидуальной гигиены сна |
|
3 |
Умение различать усталость/ напряжение |
Ознакомление с техникой «якорь дыхания». Согласование с пациентом списка осознанных привычек. Составление индивидуального плана сжатия сна. Первичное и вторичное страдание |
|
4 |
Поведенческие техники минимизации бессонницы и дискомфортных ощущений в ногах |
Обучение технике «сострадательное принятие». Разбор трудностей при сжатии сна и внесение корректировок |
|
5 |
Территория бессонницы и дискомфорта. Усиление психологической ассертивности |
Тренировка медитативных техник. Распознание факторов, влияющих на бессонницу. Составление и обсуждение индивидуальной модели дискомфорта. Объяснение принципа избегания и принятия негативных мыслей, эмоций, связанных с дискомфортными ощущениями. Составление плана действий пациента при «плохой» ночи |
|
6 |
Дыхание, сон и осознанность — ключ к управлению СБН |
Тренировка и разбор трудностей при выполнении медитативных техник перед сном. Составление плана использования медитативных техник в повседневной жизни. Обсуждение использования осознанных привычек и медитативных техник вне терапии |
Терапия проводиться в групповой форме (120 мин) в течении 6 недель [Bablas, 2016]. Пациентам с СБН было поручено регулярно практиковать медитативные техники (30 минут в день 6 раз в неделю). Некоторые пациенты сообщали что во время дискомфортных ощущений в ногах им трудно в течении 20—25 минут выполнять медитацию сидя или лежа. Это усиливало у них симптомы беспокойных ног. Тут следует учитывать и время приема фармакотерапии. Короткая трехминутная медитация стоя, осознанные движения и ходьба, осознанный душ способствовали снижению дискомфортных ощущений у пациентов с СБН [Bablas, 2016]. Терапия усиления осознанности является эффективным подходом для минимизации вторичного страдания у людей с СБН и, следовательно, может быть использована в качестве альтернативного лечения, если пациент не реагирует на КПП [Bablas, 2016; Peters, 2017].
Выводы
При СБН основой лечения является комбинированная терапия, которая включает в себя медикаментозный и немедикаментозный подходы. При применения медикаментозного подхода следует учитывать проблему безопасного и эффективного подбора терапии. Рекомендуется проводить еженедельный мониторинг побочных эффектов назначенной фармакотерапии.
Медикаментозный подход не направлен на обучение пациентов эффективному управлению негативными психосоциальными последствиями СБН, такими как хроническая бессонница, раздражительность, тревога и апатия, а также дискомфортными симптомами в период «лекарственных каникул».
После анализа жалоб пациента, оценки наличия и степени выраженности СБН, проведения лабораторного, нейропсихиатрического обследования для каждого пациента рекомендуется составлять индивидуальный мультикомпонентный протокол проведения КПП, учитывая, что СБН часто сочетается с депрессией, спектром тревожных расстройств и хронической бессонницей.
КПП «второй волны» включает в себя: психообразование; составление персонифицированной гигиены сна; построение поведенческого алгоритма контроля побуждений; ограничение пребывания в постели без сна; технику сжатия сна; планирование физической активности; техники управления напряжением; когнитивную реструктуризацию; составление противорецидивного плана.
КПП «третьей волны» направлена на усиление метакогнитивной способности пациента. Применение подхода снижения стресса с помощью групповой терапии усиления осознанности и интегративной терапии в течении 6 и 8 недель способствует формированию у пациентов с СБН эффективных навыков управления дискомфортными симптомами.
Рационально-эмотивно-поведенческая терапия показывает свою эффективность в управлении синдромом беспокойных ног у гериатрических пациентов. В рамках данного подхода терапевтическими мишенями являются сенсорные, идеаторные, эмоциональные и поведенческие симптомы.
Приложение
Инструкция к протоколу выявления иррациональных убеждения ABCDEF
Блок «Что произошло?». В этом блоке необходимо буквально описать произошедшее событие, которое привело к появлению у Вас дискомфортного состояния.
Блок «Реакция на событие». В этом блоке необходимо описать возникшие в этой ситуации:
• нездоровые негативные эмоции: страх, ярость, тревога, раздражение и др.
• неконструктивное поведение: изоляция от встреч, поездок в метро, вызов скорой, звонок родителям и др.
• физиологические ощущения: учащенное сердцебиение, дрожь во всем теле, прилив жара, покраснело лицо и др.
Блок «Иррациональные убеждения». В этом блоке делается акцент на том, что, на самом деле, не само событие привело Вас к дискомфортному состоянию, а Ваши негативные, бесполезные мысли об этом событии. Итак, давайте выявим Ваши негативные мысли. Можно ли отнести их к следующим категориям?
• Догматические требования: «я должен», «я обязана», «кто если не я».
• Катастрофизация: «ужасно», «страшно», «катастрофично», «самое худшее что может быть».
• Непереносимость неопределенности и стресса: «я не могу выдержать этого», «невыносимо», «я не могу жить так...».
• Оценочные суждения по отношению к себе: «я бесчувственная», «я ужасен», «я больная» и др.
• Оценочные суждения по отношению к другим людям: «он абсолютно бесчувственный», «она бесполезна», «он идиот» и др.
• Оценочные суждения по отношению к жизни: «жизнь бесполезна», «зачем так жить» и др.
Блок «Оспаривание убеждений». Этот блок направлен на возможность бросить вызов и оспорить эти негативные мысли и убеждения, вместо того, чтобы молча с ними соглашаться. Есть несколько разных стратегий сделать это.
• Логический диспут: Где доказательства истинности этих мыслей? Какие еще факты подтверждают эти мысли? Как Вы убедите других людей в истинности ваших мыслей? Объясните, почему Вы настаиваете на верности своих мыслей? Какие факты опровергают Ваши мысли?
• Эмпирический диспут: Если предположить, что произойдет самое худшее, то что произойдет? Что случится, если «худшее» произойдет? Что самое плохое в этом «худшем»? Объясните, почему это столь ужасно для Вас? Какова вероятность возникновения самого худшего варианта (от 0 до 100%)? Можно ли испытать другие эмоции, если это «худшее» произойдет? Можно ли быть спокойным, радостным или даже счастливым, если это «худшее» произойдет?
• Прагматический диспут: Каким образом этот образ мышления помогает Вам? Скажите как этот образ мышления помогает справиться с ситуацией? Зачем Вам нужно обязательно думать в таком стиле? Что особенного Вы получите, если загоните себя своими мыслями? Как Вы будете себя чувствовать, если Вы не будете загонять себя этими мыслями?
Блок «Эффективное мышление». Этот блок направлен на замену негативных мыслей на более эффективные и полезные с учетом проведенного оспаривания. При формулировке полезных мыслей учитывайте следующие принципы.
• Руководствоваться принципом предпочтения, нежели долженствования. Вместо жестких требований («должен(а)») использовать «я могу...» «я действительно хочу...», «я попробую.».
• Анти-катастрофизация. Да, это может быть «плохо», может быть «неудача», но это не 100% ужасно или неудачно. «Несмотря на этот дискомфорт, я могу наслаждаться многими вещами»; «Да у меня может быть этот дискомфорт, но это не самое худшее, я знаю, что это не будет длиться вечно».
• Усиление переносимости неопределенности и стресса. Да, это мне может не нравиться, но я могу это выдержать. Могу гибко оценивать ситуацию и реагировать. И я все еще могу наслаждаться многими вещами.
• Анти-оценочные суждения по отношению к себе. Принимать и подбодрять себя, даже если ты не идеальный/идеальна. Несмотря на наличие дискомфортных состояний, я все еще признаю, что я непоколебимый, хороший человек. Даже если я не такой(ая) сильный(ая), как думаю. Я воспринимаю себя как непоколебимого человека, я могу быть несовершенным и допускать ошибки.
• Анти-оценочные суждения по отношению к другим людям. Принимать других людей независимо от ошибок, которые они совершают. Я очень расстроен(а) что он/она меня не слушает, но я знаю, что он тот человек, который делает много замечательных вещей для меня.
• Анти-оценочные суждения по отношению к жизни. Способность принять собственную жизнь, даже если что-то идет не так, как Вы хотели бы видеть. Не использовать обороты «жизнь бессмысленная, бесполезная». Я признаю, что жизнь — это как большая полная сумка, в которой может быть и плохое, и хорошее.
Блок «Здоровая реакция». Изменив сейчас свои негативные мысли на более здоровые, Вы будете чувствовать себя эмоционально лучше: более позитивно (счастливее, спокойнее, расслабленнее); менее негативно (разочарованным, грустным, но не в депрессии и раздражении, суете). Изменив сейчас свои негативные мысли на более здоровые, Вы будете вести себя эффективнее и чувствовать себя более энергичным: заниматься спортом, общаться с друзьями, расширять спектр своих увлечений и т. п.
[I] Пол: ж — женский; далее — хронологический возраст, П_СБН — первичный синдром беспокойных ног, В_СБН — вторичный синдром беспокойных ног.
[II] Melehin Aleksey Igorevich, Clinical psychologist of the highest category, Russian Gerontology Clinical Research Center, Pirogov Russian National Research Medical University, Moscow, Russia, email: clinmelehin@yandex.ru