Введение
У значительной части больных шизофренией проявляются депрессивные симптомы [1–5]. Если в постпсихотическом периоде депрессия обнаруживается примерно у 20% больных шизофренией, то в моменты обострений ее частота возрастает до 60%. При учете анамнестических данных, особенно инициального этапа, встречаемость депрессии достигает 80% [6]. Депрессия теперь считается частью основной симптоматики шизофрении, добавляется в качестве одного из признаков при диагностике расстройств шизофренического спектра [5–7]. Как оказалось, этому не противоречит традиционная дихотомия аффективных расстройств и шизофрении. Внедрение в практику промежуточной диагностической категории — шизоаффективного психоза — формирует концепцию широкого спектра промежуточных фенотипов с разной представленностью психотических и аффективных нарушений или многомерного феноменологического континуума от условно чистой шизофрении к такому же чистому биполярному расстройству [8–10]. Проблемным остается только выделение ключевых признаков, позволяющих отличить смежные формы психотических и аффективных расстройств. Например, симптомы депрессии у больных шизофренией ассоциированы с когнитивными нарушениями, и в реальной клинической практике их трудно отличить от типичных негативных симптомов шизофрении. Дифференциальный диагноз затрудняется тем, что признаки малообратимой негативной симптоматики могут быть схожи с признаками депрессии, даже в случаях несомненной и давно установленной шизофрении [1, 5, 11, 12]. Дифференцировка аффективной патологии от негативной симптоматики шизофрении затруднена в отношении таких нарушений, как ангедония, психическая анестезия и эмоциональное безразличие; потеря мотивации, анергия, уплощенный аффект, социальная отгороженность, идеаторная заторможенность и обеднение мышления [1, 6, 11, 13]. Подчас весьма сложно сразу отличить признаки депрессии и кататонии [14, 15]. Более того, тяжелая депрессия также может сочетаться с выраженными позитивными симптомами психотического регистра — бредом, галлюцинациями и концептуальной дезорганизацией [1]. Но даже в тех случаях, когда симптомы депрессии оказываются очевидными проявлениями не вызывающей сомнения шизофрении, остается проблемной квалификация их роли в структурном оформлении психопатологического синдрома и определение их влияния на течение болезни, их значимости в качестве мишени терапии и прогноз осложнений такого дополнительного назначения [13, 16].
Лечение депрессии при шизофрении обычно заключается в применении разных комбинаций антипсихотиков, нормотимиков и антидепрессантов [13, 16–22]. Такой комбинированный подход дает как желаемые, так и нежелательные эффекты [19, 22]. Тяжесть депрессивной и психотической симптоматики и их сочетание друг с другом у пациентов с шизофренией определяют актуальность поиска лекарств, эффективно корригирующих как депрессивную симптоматику, так и позитивные и негативные симптомы, создавая при этом минимальный риск осложнений. В этом отношении перспективным становится применение лекарств, имеющих свойства антипсихотика и антидепрессанта за счет поливалентности нейрохимической активности [4, 13, 21, 23]. К таким препаратам относится луразидон (Латуда®), обладающий одновременно селективностью и высоким сродством к D2-подтипу дофаминовых рецепторов [24–26], парциальным агонизмом к 5-HT1А-подтипу, антагонизмом к 5-HT2А-подтипу и антагонизмом к 5-HT7-подтипу серотониновых рецепторов [24, 27], избирательным антагонизмом к α2С-подтипу адренорецепторов префронтальной коры [27]. Сильный избирательный антагонизм к D2-рецептору обеспечивает надежное антипсихотическое действие с минимальным вовлечением дофаминовой трансмиссии в префронтальной коре и связанным с ним влиянием на когнитивные функции, в то время как сложное влияние на серотонинергическую систему обеспечивает гораздо более разнообразные клинические эффекты препарата. Так, парциальный агонизм к 5-HT1А и блокада 5-HT2А повышают уровень дофамина в префронтальной коре и тем самым способствуют уменьшению когнитивных и негативных нарушений, присущих шизофрении, а также нормализуют уровень дофамина в нигростриальном и тубероинфундибулярном пути, что снижает риск экстрапирамидной симптоматики и нейролептической депрессии [25, 28], а частота гиперпролактинемии сопоставима с плацебо [29]. Блокада 5-HT7-рецепторов обеспечивает луразидону антидепрессивный и анксиолитический эффект, способность восстанавливать циркадные ритмы и качество сна, улучшать память, концентрацию внимания и регулировать когнитивные процессы, уменьшать болевую чувствительность и даже вносить вклад в основное антипсихотическое действие [27, 28]. Блокирование пресинаптических и ауторегуляторных α2С-адренорецепторов влечет увеличенное высвобождение норадреналина и тем самым способствует общему антидепрессивному эффекту луразидона [27]. Ко всему этому следует добавить низкое или очень низкое связывание луразидона с такими нежелательными рецепторными мишенями, как М-холинергические, α1-адренорецепторы, 5-HT2С-серотониновые, H1-гистаминовые рецепторы. Поэтому при использовании луразидона редко возникают или почти не встречаются такие нежелательные явления (НЯ), как парез аккомодации, задержка мочи, когнитивные и мнестические нарушения, тахикардия и ортостатическая гипотензия, увеличение интервала QT, метаболические нарушения, сонливость, повышение аппетита и увеличение массы тела [24, 25, 27–29]. Более того, у пациентов, ранее получавших лечение другими антипсихотиками второго поколения, в течение года после перевода на терапию луразидоном отмечалось наиболее заметное снижение массы тела [30, 31]. После перевода на лечение луразидоном в целом отмечена положительная динамика показателей массы тела, метаболизма и уровня пролактина. Препарат характеризуется очень низкой вероятностью межлекарственных взаимодействий [32]. По совокупности своих характеристик луразидон относится к числу наиболее хорошо переносимых антипсихотиков. Его применение показано при наличии различных сопутствующих заболеваний. Он является препаратом выбора у пациентов с метаболическими нарушениями и сердечно-сосудистым риском [32].
Способность луразидона купировать обострение психотической симптоматики доказана в повторных рандомизированных клинических исследованиях (РКИ), по своей эффективности он примерно соответствует другим антипсихотикам второго поколения [29, 33–36]. При этом быстрее всего удается получить снижение баллов PANSS-факторов (Positive and Negative Syndrome Scale — шкала оценки позитивных и негативных симптомов) С. Мардера [37] позитивной симптоматики и возбуждения/агрессии. Однако значительное улучшение регистрируется и во всех других PANSS-кластерах, в том числе в показателях тревоги/депрессии, а также когнитивных нарушений/дезорганизации [38]. Достигается улучшение в степени осознания болезни и уровня комплаенса [39]. Эффективность препарата в устранении симптомов депрессии подтверждалась и c помощью шкал MADRS (Montgomery — Asberg Depression Rating Scale — шкала Монтгомери — Асберга для оценки депрессии) [35] и HDRS-21 (Hamilton Depression Rating Scale — шкала Гамильтона для оценки депрессии, состоящая из 21 пункта) [40]. Применение луразидона показывает антидепрессивный эффект и в процессе длительной противорецидивной терапии [36]. Пациенты, принимающие луразидон, демонстрируют более высокий уровень комплаенса, а также реже самостоятельно прекращают лечение в сравнении с пациентами, которые получают другие атипичные антипсихотики [32, 41]. Исследования также показали, что луразидон эффективен при острой биполярной депрессии как в виде монотерапии [42], так и в сочетании с нормотимиками [43]. В этих же исследованиях отмечалось не только уменьшение выраженности симптомов депрессии и тревоги, но также улучшение когнитивного функционирования и повышение общего качества жизни. Важно, что в процессе лечения биполярной депрессии частота инверсии аффективной фазы оказалась сопоставимой с плацебо, что делает использование луразидона перспективным подходом в терапии биполярных аффективных расстройств [42, 43]. В совокупном анализе РКИ установлено превосходство луразидона над плацебо в отношении влияния на депрессивную симптоматику при лечении обострения шизофрении. Причем антидепрессивный эффект имеет самостоятельный характер, независимый от антипсихотического действия [35, 40, 44]. Имеющиеся данные стали основанием для включения луразидона в алгоритм лечения депрессии при шизофрении [44]. Таким образом, широкий спектр недофаминовой рецепторной активности, предопределяющей антидепрессивные, антинегативные и прокогнитивные эффекты, позволяет рассматривать луразидон в качестве альтернативы привычной линии, когда больным шизофренией с симптомами депрессии к основному антипсихотику добавляют антидепрессант. Однако эффективность луразидона при лечении обострений шизофрении, сочетающих в себе психотическую и депрессивную симптоматику, нуждается в дополнительной проверке.
Целью исследования была определена оценка клинического эффекта луразидона в дозах от 40 до 160 мг/день в отношении симптомов шизофрении, сочетающихся с симптомами депрессии, в условиях реальной клинической практики в популяции пациентов РФ.
В задачи наблюдательной программы входило:
- проследить общую динамику симптомов обострения шизофрении, сопровождающегося депрессивными проявлениями, в том числе при помощи шкалы позитивных и негативных синдромов (PANSS);
- выявить динамику (редукцию) депрессивных нарушений по шкале Калгари для оценки депрессии при шизофрении (CDSS);
- оценить переносимость луразидона.
Основным показателем эффективности в наблюдательной программе было принято уменьшение проявлений депрессии, выраженное в уменьшении не менее чем на 1,3 балла по шкале CDSS, что согласуется с вычисленным для нее минимальным клинически значимым отличием (Minimum Clinically Important Difference — MCID) [45]. Дополнительным показателем эффективности служило статистически значимое снижение выраженности обострения шизофрении, которое получалось при анализе динамики значений подшкал позитивных и негативных симптомов, субшкалы общей психопатологии PANSS и суммарного балла PANSS.
Методы
Дизайн исследования
Обсервационное (наблюдательное) когортное проспективное исследование динамики обострений шизофрении, протекающих с сочетанием психотических и депрессивных симптомов, проведено на базе специализированных научно-исследовательских и лечебных учреждений России: в Научном центре психического здоровья и Психиатрической клинической больнице № 1 имени Н.А. Алексеева (Москва), в Психиатрической больнице № 1 имени П.П. Кащенко, Городской психиатрической больнице № 3 имени И.И. Скворцова-Степанова и в Городской психиатрической больнице № 6 (Санкт-Петербург), в Республиканской клинической психиатрической больнице Республики Башкортостан (Уфа), в Ставропольской краевой клинической психиатрической больнице № 1 (Ставрополь), в Волгоградской областной психиатрической больнице (Волгоград). В настоящем исследовании выборка сформирована из мужчин и женщин с подтвержденным диагнозом шизофрении (согласно DSM-V-TR — Diagnostic and Statistical Manual of Mental Disorders, 5th ed.) и сопутствующими депрессивными симптомами, которым был показан в качестве варианта терапии прием луразидона в дозе от 40 до 160 мг/день.
Критерии включения в наблюдательное исследование:
- письменное информированное согласие пациента на сбор социально-демографических и медицинских данных и ответы на вопросы психометрических шкал, а также на обработку обезличенных персональных социально- демографических и медицинских данных;
- диагностированная согласно Международной классификации болезней (МКБ-10) параноидная шизофрения (F20), в том числе:
- F20.00 — непрерывное течение;
- F20.01 — эпизодическое течение с нарастающим дефектом;
- F20.02 — эпизодическое течение со стабильным дефектом;
- F20.03 — эпизодическое ремиттирующее (рекуррентное) течение;
- F20.09 — период наблюдения менее года;
- наличие обострения шизофрении, которое стало причиной изменения организационной формы оказания психиатрической помощи (лечения в психиатрическом или дневном стационаре) с необходимостью смены антипсихотической терапии и назначением антипсихотиков второго поколения и проявлялось, наряду с психотическими симптомами, появлением или усилением симптомов депрессии, вариантом лечения которых, по мнению врача, было назначение антипсихотиков с антидепрессивным эффектом;
- умеренная или выраженная тяжесть обострения, при котором суммарный балл PANSS был не менее 70, а суммарный балл CDSS — не менее 6;
- назначение лечащим врачом луразидона (решение врача о применении данного препарата не было обусловлено дизайном программы и принималось независимо от целей настоящего исследования);
- возраст пациента (пациентки) от 18 до 65 лет (включительно).
Критерии невключения:
- отказ пациентов от участия в наблюдении и обследовании с помощью психометрических шкал;
- участие пациентов в любом другом клиническом или наблюдательном исследовании эффективности лекарственных средств;
- противопоказания к назначению луразидона, которые определялись лечащим врачом на основании клинической картины болезни, имеющихся сопутствующих заболеваний и других индивидуальных рисков, а также противопоказаний, указанных в утвержденной Минздравом РФ инструкции по применению луразидона.
Все пациенты получали терапию луразидоном исходя из клинической необходимости и согласно действующим в РФ клиническим рекомендациям. Режим лечения луразидоном предполагал возможность однократного и двукратного перорального приема препарата. Поскольку наблюдавшиеся пациенты имели индивидуально выраженную симптоматику, течение и анамнез шизофрении, допускался прием сопутствующей терапии (нормотимиков, транквилизаторов и других препаратов с преимущественно седативным действием, корректоров побочных неврологических симптомов), которая назначалась лечащим врачом по показаниям в связи с имеющимися аффективными колебаниями, тревогой или побочными эффектами психофармакотерапии. Лечение луразидоном и другими сопутствующими препаратами, их назначение, отмена, выбор и изменение дозы определялись показаниями к применению этих препаратов и рекомендованными в инструкциях дозами, клинической необходимостью и интересами пациентов, а не целями исследования.
Преждевременное выбывание из наблюдения происходило после прекращения лечения луразидоном по любой причине, например, если, по мнению врача, возникала необходимость смены антипсихотика, назначения второго антипсихотика с выраженным избирательным антипсихотическим действием, в случаях недостаточного положительного влияния луразидона на симптомы депрессии и видимой необходимости назначения антидепрессанта, а также в любом другом случае, когда решение о прекращении наблюдения принималось лечащим врачом или пациентом в интересах последнего.
Настоящее исследование (включая сбор необходимых данных и их анализ) проводилось с декабря 2020 по сентябрь 2021 г. Качественное определение психопатологических проявлений и порядковая оценка выраженности симптомов проводились исходно (до начала лечения, в 1-й день) и далее на 4, 7, 14, 28 и 42-й день в период лечения в стационаре и дневном стационаре с допустимым интервалом, составлявшим ±1 день. Таким образом, максимальная продолжительность периода наблюдения за каждым пациентом составляла 6 недель. Для проведения исследования была разработана индивидуальная регистрационная карта, включавшая обезличенные данные о возрасте, регионе наблюдения РФ, диагнозе, сопутствующей терапии, наличии или отсутствии НЯ терапии, преобладающей симптоматике и ее выраженности. Регистрировалось время начала и завершения исследования с указанием причин последнего.
Методы сбора и оценки данных
Для количественной оценки динамики психотических и депрессивных симптомов на всех визитах применялись порядковые шкалы:
1) шкала депрессии при шизофрении Калгари (CDSS) [46], состоящая из 9 пунктов, каждый из которых оценивается от 0 до 3 баллов; шкала обнаружила высокую внутреннюю и интеррейтинговую надежность в оценке депрессивных состояний при шизофрении [46];
2) шкала позитивной и негативной симптоматики (PANSS), предназначенная специально для клинической типологической и многомерной оценки психопатологической симптоматики [47].
Для выполнения цели исследования в группу наблюдения всего были включены 168 пациентов в возрасте от 18 до 65 лет с диагнозом «параноидная шизофрения», установленным в соответствии с критериями МКБ-10. Все они на момент начала наблюдения получали лечение в стационаре или дневном стационаре в связи с обострением шизофрении, сопровождавшимся симптомами депрессии. Полностью завершил наблюдательную программу и прошел все 7 визитов 141 пациент (83,9%).
Статистический анализ
Общая характеристика популяции проведена методами описательной статистики. Непрерывные показатели представлены в виде средних, стандартных отклонений (SD), медиан (M) и первого и третьего квартилей (Q1 и Q3); качественные переменные приведены в виде частот и процентов. Сравнение средних значений между группами проводилось с помощью однофакторного дисперсионного анализа (One-way ANOVA), сравнение распределения категориальных переменных между группами — с помощью точного критерия Фишера. В статистическом анализе данных использовались показатели балла по подшкалам позитивных (P1 — P7), негативных симптомов (N1 — N7) и общей психопатологии (G1 — G16) шкалы PANSS, суммарный балл PANSS и суммарный балл по шкале CDSS, а также анализировалось время до завершения исследования. Значимость изменений баллов по шкалам оценивалась с помощью метода дисперсионного анализа для повторных измерений (однофакторный или многофакторный в зависимости от типа сравнения). Также оценивались различия изменений показателей шкал на каждый из визитов между группами. Для этого рассчитывались различия между визитом 1 и визитом n, которые затем вносились в двухфакторную модель ANOVA, и проводилось сравнение групп. Всюду, где это уместно, расчет post hoc контрастов проводился с учетом соответствующей поправки на множественность сравнений по методу Dunnett для повторяющихся значений и по методу Tukey для межгрупповых контрастов.
Проводился расчет средней и суммарной дозы луразидона на каждого пациента, который использовался для определения суммарной экспозиции препарата в исследовании и для определения индивидуального дозового диапазона (40–80, 120 или 160 мг в день).
Анализ времени до завершения исследования проводился с помощью анализа выживаемости с построением кривых Каплана — Мейера.
Все виды анализа проводились с помощью программного продукта Graphpad (GraphPad Prism version 9.3.1 for Windows, GraphPad Software, San Diego, California, USA, www.graphpad.com) за исключением анализа выживаемости, который проводился с помощью программного обеспечения NCSS (NCSS 2021 Statistical Software, NCSS, LLC, Kaysville, Utah, USA, https://www.ncss.com/software/ncss/)
Анализ включал в себя всех пациентов, в том числе и досрочно выбывших из исследования, в отношении которых использовался подход замены пропущенных значений предшествующими (Last observation carried forward — LOCF).
Результаты
У всех пациентов, участвовавших в наблюдательной программе, была диагностирована параноидная шизофрения с различными вариантами течения. Средний возраст во всей выборке и у пациентов разного пола не имел значимых отличий. На момент начала наблюдения в качестве ведущего психопатологического синдрома у пациентов указывались: аффективно-бредовой, в том числе депрессивно-параноидный — у 95 пациентов, галлюцинаторно-параноидный — у 44, депрессивный или тревожно-депрессивный — у 28, кататонический — у 1 человека. При многообразии основных психопатологических проявлений обострения во всех случаях отмечались симптомы депрессии различной выраженности.
Описательная статистика выборки представлена в табл. 1.
Таблица 1. Клинические и демографические показатели выборки
|
Показатель |
Женщины (N = 112) |
Мужчины (N = 56) |
Всего (N = 168) |
Статистика критерия Фишера |
|
Возраст, лет1 |
F = 0,095, df = 1, p = 0,758 |
|||
|
Среднее (стандартное отклонение) |
31,667 (11,168) |
31,125 (9,701) |
31,485 (10,672) |
|
|
Медиана (Q1, Q3) |
30 (23, 37) |
31 (25, 38,25) |
31 (23, 37,5) |
|
|
Первый психотический эпизод, n (%)2 |
||||
|
Нет |
58 (51,8%) |
33 (58,9%) |
91 (54,2%) |
|
|
Да |
19 (17,0%) |
3 (5,4%) |
22 (13,1%) |
|
|
Данные отсутствуют |
35 (31,2%) |
20 (35,7%) |
55 (32,7%) |
|
|
Возраст первого психотического эпизода, лет, n (%)1 |
F = 3,831, df = 1, p = 0,053 |
|||
|
Данные отсутствуют |
35 |
20 |
55 |
|
|
Среднее (стандартное отклонение) |
18,260 (12,444) |
22,750 (8,554) |
19,690 (11,505) |
|
|
Медиана (Q1, Q3) |
20 (15, 24) |
21,5 (18,75, 26,25) |
20 (18, 25) |
|
|
Порядковый номер текущей госпитализации1 |
F = 4,235, df = 1, p = 0,041 |
|||
|
Данные отсутствуют |
2 |
1 |
3 |
|
|
Среднее (стандартное отклонение) |
2,600 (1,978) |
3,327 (2,435) |
2,842 (2,161) |
|
|
Медиана (Q1, Q3) |
2 (1, 3) |
3 (2, 4) |
2 (1, 4) |
|
Примечание: 1 Однофакторный дисперсионный анализ (One-way ANOVA). 2 Точный критерий Фишера. Статистический тест приведен для полученных значений в группе мужчин и женщин.
Анализ основных и дополнительных параметров эффективности луразидона
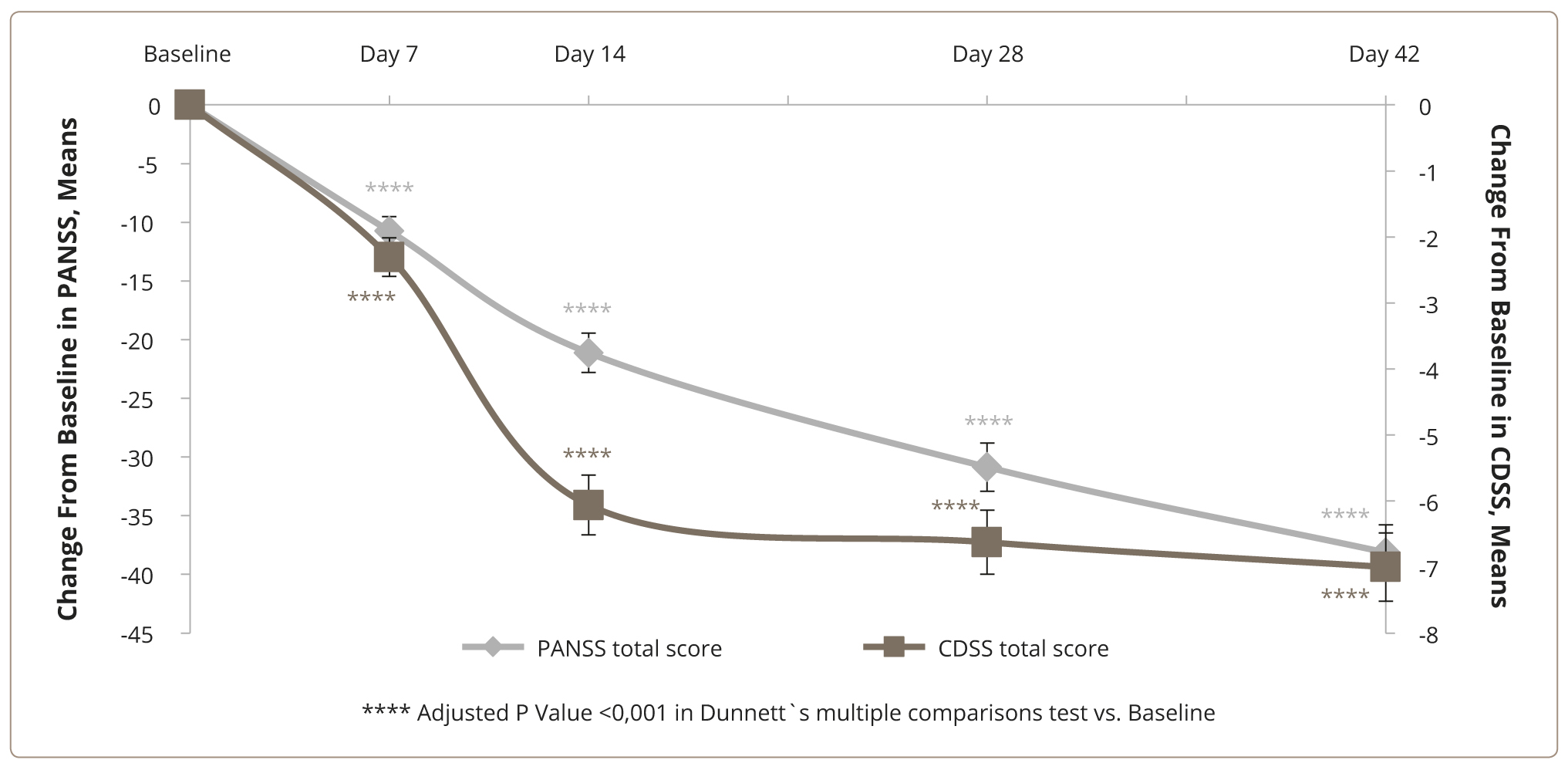
Основным параметром оценки эффективности луразидона в исследовании является сравнение изменений суммарного балла по шкале CDSS за время исследований, а дополнительными — сравнение изменений суммарного балла по шкале PANSS и баллов по подшкалам позитивных, негативных и общих психопатологических симптомов по шкале PANSS. Результаты анализа ANOVA для повторных измерений в отношении параметров оценки эффективности с внесением в качестве независимого фактора номера визита приведены в табл. 2. Детальные данные по средним значениям и средним изменениям по сравнению с первым визитом по результатам анализа post hoc с поправкой Dunnett приведены в табл. 3. В отношении всех параметров эффективности был продемонстрирован статистически значимый эффект визита при значениях частичной η2 в диапазоне от 0,39 до 0,59, что отражает большой размер эффекта (CDSS ηp2 = 0,48, PANSS, positive subscale ηp2 = 0,55, PANSS, negative subscale ηp2 = 0,53, PANSS, general psychopathology subscale ηp2 = 0,39, PANSS total score ηp2 = 0,59) (табл. 2). Средняя (95% доверительный интервал (ДИ)) редукция суммарного балла по шкале CDSS на визите 5 по сравнению с визитом 1 составила 7,000 (95% ДИ 5,72–8,28) балла (t(167) = 13,49, p <0,001). В отношении значений подшкал позитивных, негативных и общих психопатологических симптомов шкалы PANSS, а также суммарного значения PANSS среднее изменение балла составило 9,02 (95% ДИ 7,61–10,44) (t(167) = 15,74, p <0,001), 7,98 (95% ДИ 6,62–9,33) (t(167) = 14,54, p <0,001), 1,77 (95% ДИ 14,00–22,71) (t(167) = 10,40, p <0,001) и 38,14 (95% ДИ 32,32–43,95) (t(167) = 16,16, p <0,001) соответственно (табл. 3). Статистически значимые различия по сравнению с визитом 1 для каждой переменной оценки эффективности выявлены, начиная с визита 2.
Рисунок 1. Изменения в общих баллах PANSS и CDSS.
Таблица 2. Результаты ANOVA для повторных измерений для основных (суммарный балл по шкале CDSS) и дополнительных (общий балл PANSS, баллы по подшкалам позитивных, негативных и общих психопатологических симптомов) параметров эффективности
|
Балл по шкале (подшкале) |
df |
Сумма квадратов |
Среднеквадратическое отклонение |
F |
F (DFn, DFd) |
p |
ηp2 |
|
Суммарный балл CDSS |
4 |
6324,73 |
1581,18 |
154,36 |
F (1,463, 244,3) = 156,7 |
<0,001 |
0,48 |
|
Балл подшкалы PANSS «позитивная симптоматика» |
4 |
8672,64 |
2168,16 |
200,88 |
F (1,491, 249,0) = 195,5 |
<0,001 |
0,55 |
|
Балл подшкалы PANSS «негативная симптоматика» |
4 |
6728,98 |
1682,25 |
185,99 |
F (1,582, 264,2) = 171,9 |
<0,001 |
0,53 |
|
Балл подшкалы PANSS «общие психопатологические симптомы» |
4 |
37 098,85 |
9274,71 |
107,56 |
F (1,593, 266,0) = 103,7 |
<0,001 |
0,39 |
|
Суммарный балл PANSS |
4 |
150 164,85 |
37 541,21 |
242,39 |
F (1,455, 243,0) = 218,6 |
<0,001 |
0,59 |
Таблица 3. Средние значения и средние различия с базовыми значениями первичных (общий балл CDSS) и вторичных (общий балл PANSS, баллы по подшкалам позитивных, негативных и общих психопатологических симптомов) показателей эффективности (ANOVA для повторных измерений, LOCF1)
|
Показатель |
День |
Среднее |
Стандартное отклонение |
95% доверительный интервал для среднего |
Среднее изменение |
95% доверительный интервал для среднего изменения |
t |
df |
p Даннета |
|
Суммарный балл CDSS |
1 |
16,81 |
7,19 |
15,71–17,91 |
– |
– |
– |
– |
– |
|
7 |
14,51 |
6,95 |
13,45–15,57 |
2,304 |
1,58–3,02 |
7,883 |
167 |
<0,001 |
|
|
14 |
10,75 |
6,46 |
9,76–11,74 |
6,060 |
4,95–7,17 |
13,42 |
167 |
<0,001 |
|
|
28 |
10,19 |
6,49 |
9,19–11,18 |
6,625 |
5,43–7,82 |
13,62 |
167 |
<0,001 |
|
|
42 |
9,81 |
6,65 |
8,79–10,83 |
7,000 |
5,72–8,28 |
13,49 |
167 |
<0,001 |
|
|
Балл подшкалы PANSS «позитивная симптоматика» |
1 |
22,11 |
5,20 |
21,31–22,90 |
– |
– |
– |
– |
– |
|
7 |
19,69 |
5,25 |
18,89–20,49 |
2,42 |
1,76–3,08 |
9,03 |
167 |
<0,001 |
|
|
14 |
16,96 |
5,58 |
16,11–17,82 |
5,14 |
4,12–6,16 |
12,45 |
167 |
<0,001 |
|
|
28 |
14,76 |
5,92 |
13,85–15,66 |
7,35 |
6,11–8,60 |
14,57 |
167 |
<0,001 |
|
|
42 |
13,08 |
6,34 |
12,12–14,05 |
9,02 |
7,61–10,44 |
15,74 |
167 |
<0,001 |
|
|
Балл подшкалы PANSS «негативная симптоматика» |
1 |
26,65 |
5,60 |
25,79–27,50 |
– |
– |
– |
– |
– |
|
7 |
24,54 |
5,19 |
23,75–25,34 |
2,11 |
1,40–2,82 |
7,34 |
167 |
<0,001 |
|
|
14 |
22,33 |
5,08 |
21,55–23,10 |
4,32 |
3,41–5,24 |
11,66 |
167 |
<0,001 |
|
|
28 |
20,09 |
5,45 |
19,26–20,92 |
6,56 |
5,40–7,72 |
13,90 |
167 |
<0,001 |
|
|
42 |
18,67 |
6,02 |
17,75–19,59 |
7,98 |
6,62–9,33 |
14,54 |
167 |
<0,001 |
|
|
Балл подшкалы PANSS «общие психопатологические симптомы» |
1 |
55,60 |
12,72 |
53,65–57,54 |
– |
– |
– |
– |
– |
|
7 |
49,42 |
10,18 |
47,87–50,98 |
0,71 |
4,41–7,93 |
8,65 |
167 |
<0,001 |
|
|
14 |
43,98 |
9,63 |
42,51–45,45 |
0,96 |
9,25–14,00 |
12,11 |
167 |
<0,001 |
|
|
28 |
38,71 |
10,54 |
37,10–40,32 |
1,16 |
14,02–19,76 |
14,51 |
167 |
<0,001 |
|
|
42 |
37,24 |
16,01 |
34,79–39,68 |
1,77 |
14,00–22,71 |
10,40 |
167 |
<0,001 |
|
|
Суммарный балл PANSS |
1 |
104,35 |
20,12 |
101,28–107,42 |
– |
– |
– |
– |
– |
|
7 |
93,61 |
17,55 |
90,93–96,30 |
10,74 |
7,71–13,77 |
8,74 |
167 |
<0,001 |
|
|
14 |
83,23 |
17,90 |
80,50–85,97 |
21,12 |
17,02–25,22 |
12,71 |
167 |
<0,001 |
|
|
28 |
73,49 |
20,17 |
70,41–76,57 |
30,86 |
25,83–35,90 |
15,10 |
167 |
<0,001 |
|
|
42 |
66,21 |
23,12 |
62,68–69,75 |
38,14 |
32,32–43,95 |
16,16 |
167 |
<0,001 |
Примечание: 1 Last Observation Carried Forward — замена пропущенных значений предшествующими.
Оценивая скорость редукции симптоматики по шкалам PANSS и CDSS, можно обнаружить заметную разницу в пользу скорости редукции депрессивной симптоматики ко второй неделе.
Взаимосвязь между средней дозой луразидона и изменением психического состояния
У 13 (8%) пациентов средний суточный уровень дозы за время участия в исследовании находился в интервале от 40 до 80 мг включительно (40–80 мг), у 87 (53,7%) — свыше 80 мг и до 120 мг включительно (80–120 мг) и у 62 (38,3%) — свыше 120 мг и до 160 мг включительно (120–160 мг). Анализ ANOVA для повторных измерений не продемонстрировал значимого эффекта взаимодействия между факторами дозы луразидона и длительности лечения в отношении изменений суммарного балла по шкале CDSS (F (8, 660) = 1,383, p = 0,200).
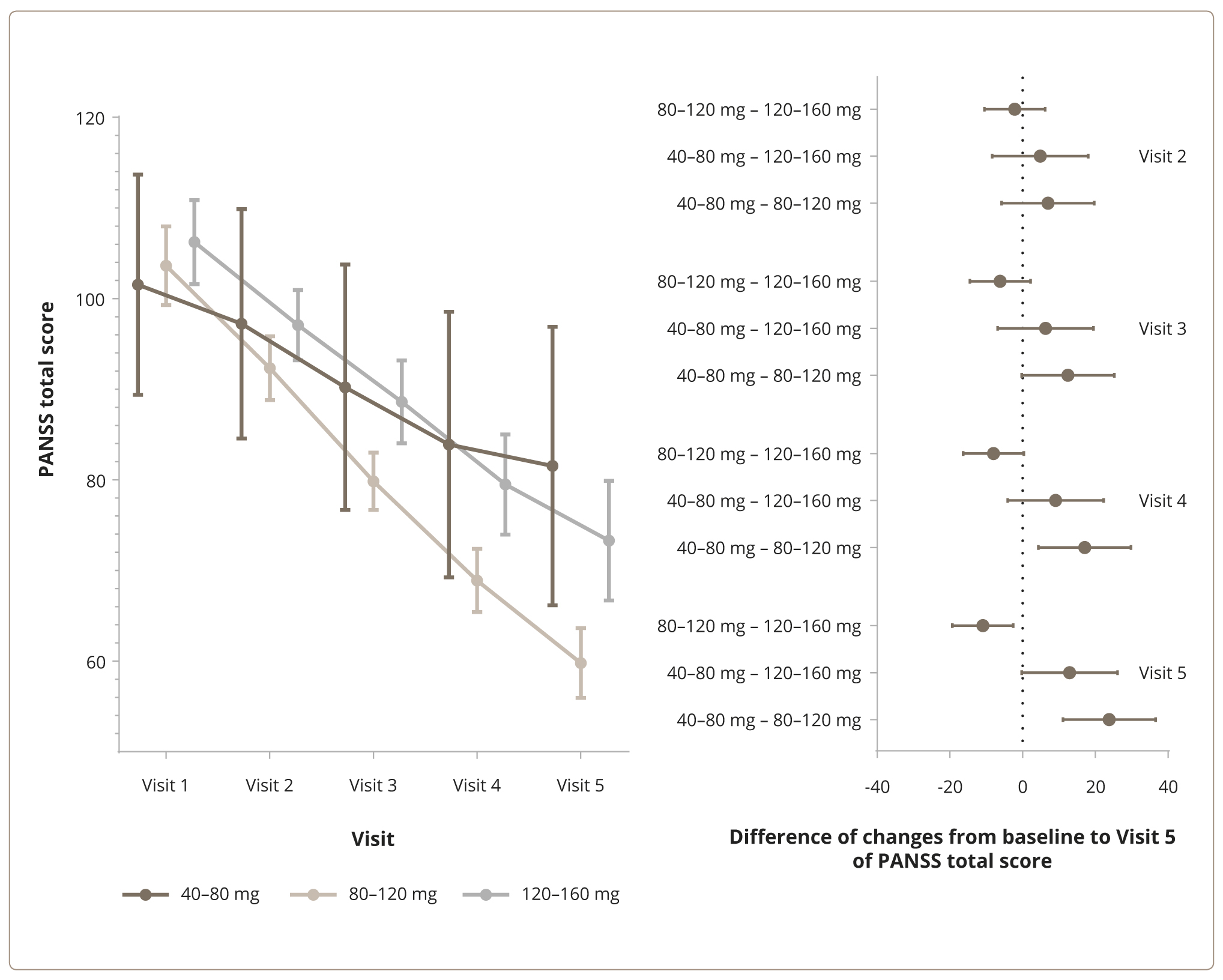
При оценке суммарного балла по шкале PANSS выявлено статистически значимое взаимодействие между факторами средней дозы луразидона и длительности лечения (F (8, 660) = 5,479, p <0,001, ηp2 = 0,06). Динамика и средние различия суммарного балла по шкале PANSS по сравнению с визитом 1 в зависимости от применявшегося уровня доз приведены на рис. 2. При попарном сравнении изменений фоновых значений к визиту 5 выявлены статистически значимые различия между дозой свыше 80 мг и до 120 мг в день (80–120 мг) и дозами от 40 до 80 мг в день (40–80 мг) и свыше 120 и до 160 мг в день включительно (120–160 мг): средние различия 23,85 (95% ДИ 11,12–36,58), t = 4,484, p <0,001 и 10,92 (95% ДИ 2,56–19,27), t = 3,127, p = 0,006 соответственно в сторону превосходства дозы свыше 80 и до 120 мг/день.
Рисунок 2. Изменения общего балла (слева) и средние различия по сравнению с посещением 1 (справа) в соответствии с PANSS и средними суточными дозами лурасидона: от 40 мг до 80 мг, более 80 и до 120 мг, и более 120 мг и до 160 мг.
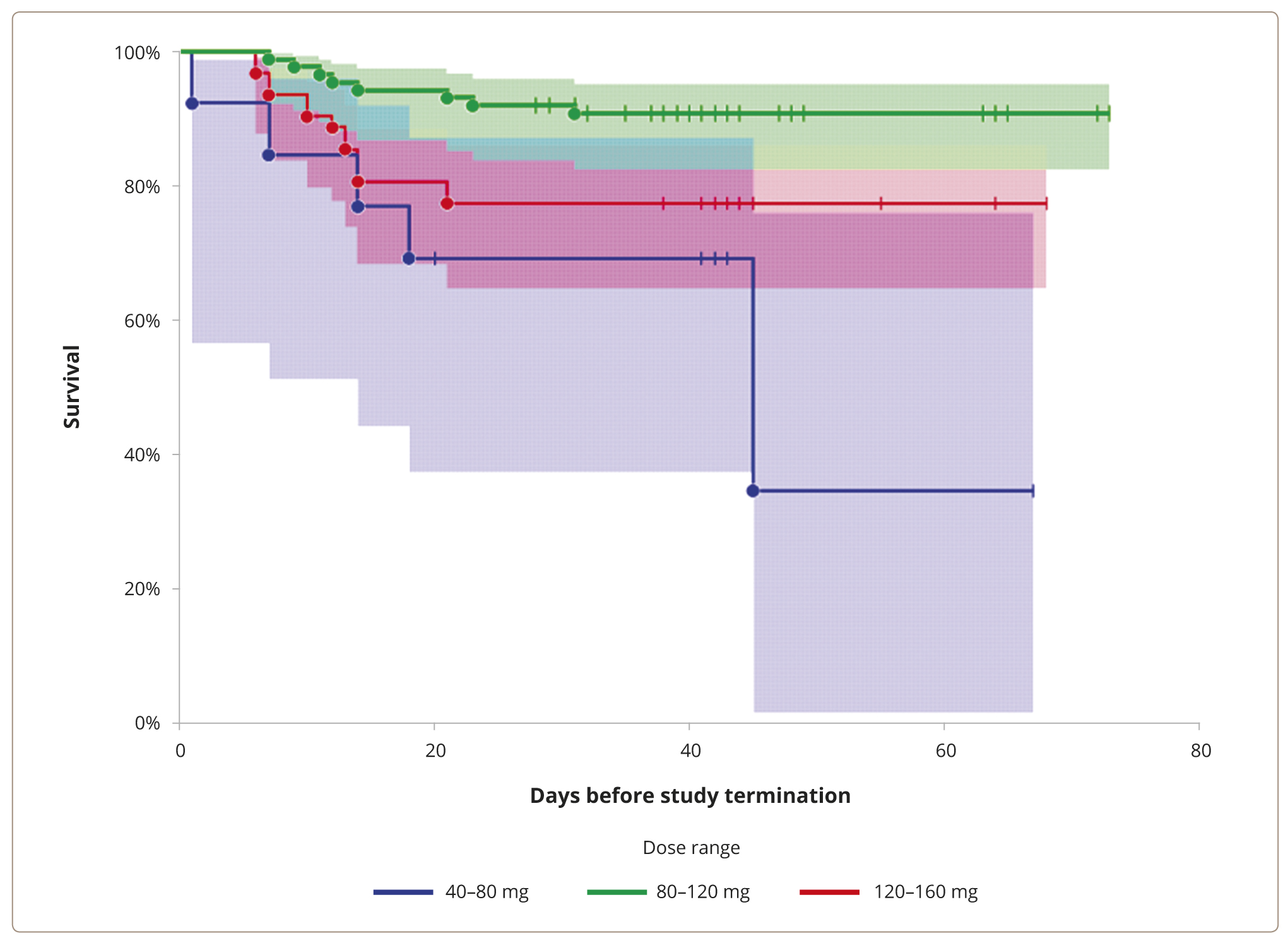
Всего 27 пациентов завершили исследование досрочно, из них при применении суточных доз в интервале 40–80 мг — 5 (38,5% от всех принимавших луразидон в этом диапазоне дозы), при средней суточной дозе в диапазоне 80–120 мг — 8 (9,2%) и при средней суточной дозе 120–160 мг — 14 (22,6%). Средняя продолжительность участия в исследовании составила 31,79 (95% ДИ 21,328–42,244), 60,48 (95% ДИ 57,248–63,710) и 52,26 (95% ДИ 46,613–57,903) у пациентов с достигнутой средней суточной дозой в диапазоне 40–80, 80–120 и 120–160 мг/день соответственно. На рис. 3 приведены результаты анализа выживаемости Каплана — Мейера у пациентов при применении суточных доз в диапазоне 40–80, 80–120 и 120–160 мг соответственно. Дозовый диапазон 80–120 мг ассоциировался со статистически более длительным применением луразидона в сравнении с дозовыми диапазонами 40–80 мг: RMST-различие (Restricted Mean Survival Time — ограниченное среднее время выживания) — 20 (95% ДИ 4–37) дней, z = 1,488, p = 0,01 и 120–160 мг: среднее различие — 8 (95% ДИ 1–14) дней, z = 2,31, p = 0,02).
Рисунок 3. Анализ выживаемости Каплана-Мейера в дозировке: от 40 мг до 80 мг, более 80 мг и до 120 мг, а также более 120 мг и до 160 мг.
Анализ переносимости
Суммарная экспозиция луразидона составила 657 120 мг, а суммарная длительность приема — 6207 человеко-дней.
В исследовании зарегистрировано 143 НЯ у 85 пациентов. Полный перечень НЯ приведен в Приложении (табл. S1 в Приложении). Среди наблюдавшихся НЯ 6 возникли у >5% пациентов: акатизия у 22 (13%), тошнота у 19 (11%), тремор у 14 (8%), сонливость у 12 (7%), головная боль у 11 (7%), ухудшение сна у 8 (5%). Из 143 случаев НЯ 71 (49,7%) было легким, 60 (42,0%) умеренными и 12 (8,4%) тяжелыми. В 10 случаях исследование приостановлено преждевременно из-за НЯ: два случая острой дистонии, два случая тремора, два случая нарушения ночного сна, повышенная сонливость, акатизия, пневмония, судорожный припадок. В целом бо́льшая часть НЯ (131 (91,6%) случай) возникли в первые 7 дней терапии, из них 22 (17,8%) случая длились более 1 недели.
Среди всех пациентов выявлена статистически значимая зависимость среднего числа НЯ от уровня достигнутой средней суточной дозы (F = 3,41, p = 0,035, One-way ANOVA). В среднем при применении препарата со средней суточной экспозицией в диапазоне 40–80 мг отмечалось 0,37 НЯ, при экспозиции 80–120 мг/день — 0,8 НЯ и при экспозиции 120–160 мг/день — 1,06 НЯ. Апостериорный попарный анализ продемонстрировал статистически значимые различия по средней частоте возникновения НЯ между дозовыми диапазонами 40–80 и 120–160 мг/день (среднее различие 0,7 (95% ДИ 0,03–1,37), t = 2,54, p = 0,012). Таблица частот типов НЯ в зависимости от достигнутого уровня средних суточных доз приведена в Приложении (табл. S2 в Приложении).
Обсуждение
В краткосрочном обсервационном проспективном исследовании клинической эффективности луразидона в гибких дозах от 40 до 160 мг в сутки в отношении острых симптомов шизофрении, сочетающихся с симптомами депрессии, установлено статистически значимое и клинически существенное улучшение в отношении как психотических, так и депрессивных симптомов. Статистически значимое уменьшение значений по шкалам PANSS и CDSS отмечалось начиная с конца первой недели наблюдения при использовании всех вариантов дозирования луразидона — от 40 до 160 мг в сутки. Мы располагаем обширными данными об эффективности луразидона при купирующей обострение и долгосрочной противорецидивной терапии шизофрении [25, 36, 38, 41], а также в лечении депрессии [35, 40, 44]. Антипсихотическая эффективность луразидона в данном исследовании оказалась сопоставимой с таковой в краткосрочных РКИ [36, 38]. Улучшение психического состояния пациентов со статистически значимым уменьшением выраженности психотических и депрессивных симптомов прослеживалось при использовании луразидона в дозах от 40 до 160 мг в сутки. Однако наиболее заметное снижение общего балла PANSS отмечено при использовании луразидона в суточной дозе 120 мг: средние различия 23,85 (95% ДИ 11,12–36,58), t = 4,484, p <0,001 и 10,92 (95% ДИ 2,56–19,27), t = 3,127, p = 0,006 в сравнении с дозами от 40 до 80 мг и от 120 мг соответственно. Несколько меньшая эффективность луразидона в дозе 160 мг, на наш взгляд, связана с тем, что обычно ее достигали в ходе последовательного повышения интенсивности терапии, когда пациенты не отвечали на 80–120 мг луразидона, т. е. симптомы психоза и депрессии были относительно устойчивы к лечению. Несмотря на это, сохраняется вероятность, что более длинный период наблюдения за пациентами, принимающими луразидон в дозе 160 мг, мог дать несколько иные результаты [48]. Вместе с тем статистически значимое уменьшение общего балла PANSS и суммарного балла CDSS, которое происходило уже в конце первой недели терапии 80 мг луразидона, позволяет предположить, что лечение обострений шизофрении с сопутствующими депрессивными проявлениями следует начинать с 80 мг в день и при необходимости постепенно увеличивать дозу на основании оценок эффективности и безопасности. Максимальное снижение общего балла PANSS и суммарного балла CDSS при назначении луразидона в дозе 120 мг сочеталось с лучшим показателем выживаемости — наибольшим средним временем с момента начала лечения до его прекращения или остановки наблюдения за пациентом.
Полученные результаты подтверждают, что лечение луразидоном характеризуется низким риском метаболических нарушений и повышения массы тела, небольшой выраженностью двигательных нарушений и легкими нарушениями, связанными с серотонинергическим действием. Побочные эффекты, наиболее часто возникавшие при приеме луразидона в этом исследовании (например, тошнота, акатизия, тремор и сонливость), соответствовали известному профилю безопасности препарата. Например, частота акатизии составляла 13%, тошноты — 11%, тремора — 8%, сонливости и головной боли — 7%. НЯ в большинстве случаев оценивались как легкие, изредка — как умеренные. При этом лечение луразидоном в дозе 120 мг в сутки не ассоциировалось с более высокой частотой или тяжестью НЯ по сравнению с дозой 80 мг в сутки. Хороший профиль безопасности луразидона согласуется с данными РКИ [38, 41, 48].
Ограничения исследования
До настоящего времени отсутствует единство во взглядах на само сочетание депрессии и шизофрении и на клиническую картину депрессивных проявлений обострения шизофрении, что ведет к возможному клинико-психопатологическому разнообразию включенных в исследование случаев. С этим, возможно, связана индивидуальная вариативность эффекта терапии луразидоном. Поскольку это исследование не было ослеплено и не включало контрольную группу, можно допустить, что уменьшение выраженности депрессивной симптоматики в какой-то мере стало результатом положительного эффекта самого по себе участия в наблюдательном исследовании или ожидания врачами положительного результата, а не непосредственного эффекта лекарства. Вместе с тем пациенты в процессе данного наблюдения получали стандартную психиатрическую помощь, тот же подход к лечению и такое же взаимодействие с лечащими врачами, что и в течение многих лет без каких-либо дополнительных вмешательств со стороны исследовательского персонала. Ограничения также включают относительно короткую продолжительность наблюдения, в связи с чем необходимо дальнейшее изучение долгосрочной эффективности луразидона в отношении больных шизофренией, имеющих симптомы депрессии.
Клиническое значение
Мы сообщаем здесь о результатах первого в России многоцентрового наблюдательного исследования эффективности луразидона при лечении обострений шизофрении, сочетающихся с симптомами депрессии. Это исследование показало, что 6-недельный курс лечения луразидоном в назначаемых согласно клинической необходимости дозах от 40 до 160 мг в сутки обеспечивает выраженное и клинически значимое улучшение по общему баллу CDSS (первичный показатель эффективности) и PANSS (ключевой вторичный показатель эффективности) и другим вторичным результатам эффективности (показателям позитивной и негативной симптоматики). Зарегистрированные побочные эффекты, связанные с луразидоном (например, тошнота, акатизия и сонливость), его минимальное влияние на массу тела и метаболические параметры соответствуют профилю безопасности, полученному в РКИ. Результаты этого исследования подтверждают, что луразидон является эффективным и хорошо переносимым вариантом лечения обострения шизофрении, протекающего с сопутствующими депрессивными проявлениями.
Заключение
В 6-недельном наблюдательном проспективном исследовании клинической эффективности в отношении острых симптомов шизофрении, сочетающихся с симптомами депрессии, в условиях реальной клинической практики луразидон в гибких дозах от 40 до 160 мг в сутки продемонстрировал статистически значимое и клинически существенное улучшение состояния пациентов со стороны как психотических симптомов, так и симптомов депрессии. Луразидон хорошо переносился, мало влиял на массу тела, метаболические параметры и неврологический статус пациентов.
Данное приложение является частью первоначальных материалов, которые были предоставлены авторами.
Приложение размещено в том виде, в котором его предоставили авторы.
Таблица S1. Перечень и частота нежелательных явлений, наблюдавшихся в исследовании
|
Нежелательное явление |
n |
% |
|
Акатизия |
22 |
13 |
|
Тошнота |
19 |
11 |
|
Тремор |
14 |
8 |
|
Сонливость |
12 |
7 |
|
Головная боль |
11 |
7 |
|
Ухудшение сна |
8 |
5 |
|
Головокружение |
7 |
4 |
|
Тревога |
7 |
4 |
|
Рвота |
6 |
4 |
|
Слабость |
4 |
2 |
|
Сухость во рту |
4 |
2 |
|
Потливость |
3 |
2 |
|
Анемия |
2 |
1 |
|
Изжога |
2 |
1 |
|
Тахикардия |
2 |
1 |
|
Абдоминальная боль |
2 |
1 |
|
Возбуждение |
2 |
1 |
|
Повышение массы тела |
2 |
1 |
|
Гиперсаливация |
1 |
1 |
|
Гиперседация |
1 |
1 |
|
Тошнота, рвота |
1 |
1 |
|
Мышечная ригидность |
1 |
1 |
|
Пневмония |
1 |
1 |
|
Острая дистония |
1 |
1 |
|
Тошнота, дискомфорт в животе |
1 |
1 |
|
Астения |
1 |
1 |
|
Гипокинезия |
1 |
1 |
|
Судорожный припадок |
1 |
1 |
|
Диарея |
1 |
1 |
|
Диспепсия |
1 |
1 |
|
Острая дистония |
1 |
1 |
|
Паркинсонизм |
1 |
1 |
|
Итого |
143 |
100 |
Таблица S2. Ассоциация частоты типов нежелательных явлений и достигнутого уровня средних суточных доз, n (%)
|
Тип нежелательного явления |
Суточная доза, мг |
Итого |
||
|
40–80 |
80–120 |
120–160 |
||
|
Экстрапирамидные симптомы |
5 (71,4%) |
16 (22,9%) |
20 (30,3%) |
41 (28,7%) |
|
Общие симптомы |
0 (0%) |
19 (27,1%) |
15 (22,7%) |
34 (23,8%) |
|
Желудочно-кишечный тракт |
0 (0%) |
17 (24,3%) |
16 (24,2%) |
33 (23,1%) |
|
Стимулирующее действие |
0 (0%) |
9 (12,9%) |
8 (12,1%) |
17 (11,9%) |
|
Вегетативные |
1 (14,3%) |
7 (10%) |
2 (3%) |
10 (7%) |
|
Гематологические |
0 (0%) |
1 (1,4%) |
1 (1,5%) |
2 (1,4%) |
|
Седативное действие |
0 (0%) |
1 (1,4%) |
1 (1,5%) |
2 (1,4%) |
|
Метаболические |
0 (0%) |
0 (0%) |
2 (3%) |
2 (1,4%) |
|
Инфекционные заболевания |
1 (14,3%) |
0 (0%) |
0 (0%) |
1 (0,7%) |
|
Судорожный припадок |
0 (0%) |
0 (0%) |
1 (1,5%) |
1 (0,7%) |
|
Итог |
7 (100%) |
70 (100%) |
66 (100%) |
143 (100%) |