Введение
Приверженность лечению при хронических соматических заболеваниях является одной из главных проблем современного здравоохранения: около 50% пациентов не соблюдают режим лечения, предписанный врачом [Brown, 2016]. Согласно представлениям Р. Хорна и соавт., пациенты могут нарушать медицинские рекомендации не только намеренно, но и ненамеренно [Horne, 2005]. Так пациенты непреднамеренно нарушают предписанный врачом режим лечения ввиду когнитивных нарушений (в т.ч. нарушений памяти), проблем с координацией, дефицита информации о заболевании и лечении, а также сложностей организации режима дня, а представления о лекарствах, их побочных эффектах, пользе и вреде применения определяют намеренное несоблюдение предписанного режима лечения [Horne, 2005; Svarstad, 1999]. Необходимо отметить, что перечисленные факторы не являются единственно важными для поддержания приверженности лечению: в модели Х. Левенталя совладание с ситуацией хронического заболевания и поведение в болезни (в т.ч. соблюдение рекомендаций врача) объясняются также представлениями пациента о хроническом заболевании, формирующимися на основе опыта социальной коммуникации и личного опыта, а также распространенных в обществе представлений о болезни. Пациенты оценивают свое заболевание по критериям идентичности и течения болезни, причин, последствий и лечения болезни [Рассказова, 2014; Leventhal, 2003].
Обзор исследований факторов отсутствия приверженности лечению, проведенный В.Ф. Гиль-Гильен и соавт., показал, что общими причинами несоблюдения медицинских рекомендаций у пациентов ревматологического, онкологического и кардиологического профиля являются негативные предубеждения в отношении лечения, прогноза заболевания, трудности контроля симптомов болезни и недостаточная информированность о болезни и лечении и их непонимание, а специфическими только для онкологических пациентов — восприятие тяжести заболевания и рисков и преимуществ терапии [Gil-Guillen, 2022].
Отдельное внимание стоит уделить проблеме несоблюдения врачебных рекомендаций онкогематологическими пациентами, чья приверженность долгосрочной терапии варьируется от 16% до 100% [Foulon, 2011]. Среди онкогематологических амбулаторных пациентов около 50% не соблюдали режим терапии, предписанный врачом, чему способствовали молодой возраст, высокий уровень образования и астенические расстройства [Bouwman, 2017]. Результаты обзора 52 работ показали, что пациенты с гематологическими заболеваниями, сообщавшие о понимании своей болезни и цели лечения, лучше придерживались назначенной терапии, в то время как забывание приема препарата являлось причиной снижения приверженности [Hall, 2016].
Исследование восприятия заболевания и следования предписаниям врача у пациентов с онкогематологическими заболеваниями важно с учетом возникающей в ряде случаев необходимости применения психофармакологических лекарственных средств при развитии психических расстройств, а также выявления мишеней и разработки стратегий психокоррекционной и психопрофилактической работы с пациентами с целью повышения приверженности лечению и эффективности лечения [Выборных, 2002; Кольгаева, 2023; Khrushchev, 2018].
Поскольку, как было отмечено выше, приверженность лечению у пациентов с онкогематологическими заболеваниями неустойчива и невысока, а представления о болезни при хронических соматических заболеваниях могут способствовать нарушению предписанного врачом режима лечения, целью нашей работы является исследование психологического отношения к болезни, здоровью и поведения в болезни и его связи с приверженностью лечению у пациентов с острыми лейкозами и лимфомами ввиду необходимости разработки специфичных для исследуемых групп психокоррекционной и психопрофилактической стратегий работы в условиях стационара. Предложенные нами гипотезы носили эксплораторный характер:
- Степень приверженности лечению различается у пациентов с острыми лейкозами и лимфомами.
- Ряд представлений о болезни, а именно: понимание болезни, личный контроль и контроль лечения, связан с меньшей склонностью к нарушению медицинских рекомендаций, большей осведомленностью об обязательных и желательных медицинских рекомендациях.
- Существуют специфичные, характерные для острых лейкозов и лимфом, связи отдельных представлений о болезни и ее причинах, теле и здоровье, а также поведения в болезни с приверженностью лечению.
Методы
Описание участников исследования. В исследовании приняли участие 109 пациентов на сроке наблюдения не менее 3 месяцев от момента установки диагноза заболевания системы крови (ЗСК) (табл. 1). Все пациенты были обследованы в отделениях ФГБУ НМИЦ гематологии Минздрава России.
Среди пациентов с острыми лейкозами в исследование были включены больные с ремиссией ЗСК и благоприятным прогнозом, проходившие поддерживающий курс химиотерапии в условиях дневного стационара. Среди пациентов с лимфопролиферативными заболеваниями в исследование также были включены больные в ремиссии, наблюдавшиеся в амбулаторных условиях (табл. 1).
Не включались пациенты с агрессивными лимфомами (фолликулярная лимфома IIIb цитологического типа, ДВККЛ с признаками неблагоприятного прогноза, первичная медиастинальная В-крупноклеточная лимфома, лимфома Беркитта, В-клеточная лимфома высокой степени злокачественности, лимфома из клеток мантийной зоны (бластоидный вариант), Т-клеточные агрессивные лимфомы: анапластическая АЛК-позитивная Т-клеточная лимфома, анапластическая АЛК-негативная Т-клеточная лимфома, Т-клеточная периферическая лимфома, гепатолиенальная Т-клеточная лимфома и пр.) [Alaggio] и пациенты с манифестными психотическими расстройствами, психическими расстройствами и расстройствами поведения, связанными с употреблением психоактивных веществ (F10–F19), шизофренией и бредовыми расстройствами (F20, F22–F29), умственной отсталостью (F70–F79).
Таблица 1. Гематологические диагнозы изученных пациентов
|
Диагноз |
Количество пациентов (%) |
|
Острые лейкозы |
|
|
Острый лимфобластный лейкоз |
18 (35.3) |
|
Острый миелобластный лейкоз |
17 (33.3) |
|
Острый промиелоцитарный лейкоз |
16 (31.4) |
|
Всего |
51 (46.8) |
|
Лимфомы |
|
|
Лимфома Ходжкина |
33 (56.9) |
|
Фолликулярная лимфома I, II и IIIa цитологического типа |
12 (20.7) |
|
Лимфома из клеток мантийной зоны без признаков неблагоприятного прогноза |
6 (10.4) |
|
Диффузная B-крупноклеточная лимфома без признаков неблагоприятного прогноза |
5 (8.7) |
|
Макроглобулинемия Вальденстрема |
2 (3.4) |
|
Всего |
58 (53.2) |
|
Итого |
109 (100) |
Группа пациентов с острыми лейкозами включала 51 человека от 18 до 64 лет (M=35.12; SD=12.90), из них 23 (45.1%) мужчины. 26 (51%) пациентов имели высшее образование. К обязательным медицинским рекомендациям 9 (17.6%) пациентов относили прием лекарств, 5 (9.8%) — прием лекарств и регулярное обследование, 35 (68.6%) — изменение образа жизни и соблюдение лечебно-охранительного режима. 2 (3.9%) пациента сообщали об отсутствии обязательных медицинских рекомендаций. 11 (21.6%) пациентов относили к желательным медицинским рекомендациям изменение образа жизни и соблюдение лечебно-охранительного режима, а 40 (78.4%) — сообщали об отсутствии желательных медицинских рекомендаций.
Группа пациентов с лимфомами включала 58 человек в возрасте от 19 до 64 лет (M=41.22; SD=11.17), из них 17 (29.3%) мужчин. 48 (82.8%) пациентов имели высшее образование. Об отсутствии обязательных медицинских рекомендаций сообщали 8 (13.8%) пациентов, о необходимости приема лекарств — 9 (15.5%), о необходимости приема лекарств и регулярного обследования — 5 (8.6%), а об изменении образа жизни и соблюдении лечебно-охранительного режима — 36 (62.1%). 18 (31.0%) пациентов считали желательными медицинскими рекомендациями изменение образа жизни и соблюдение лечебно-охранительного режима, 1 (1.7%) — прием лекарств и регулярное обследование, 3 (5.2%) — прием лекарств. 36 (62.1%) пациентов сообщили об отсутствии желательных медицинских рекомендаций.
Группы различались по возрасту (t(df)=-2.65 (107), p<0.05, d Коэна=0.51), уровню образования (χ²(df)=12.57 (1), p=0.00, φ2=-0.34, V3=0.34), но не различались по полу и субъективным представлениям об обязательных и желательных рекомендациях.
Описание процедуры исследования. В исследовании были использованы следующие методики, направленные на оценку представлений о болезни, теле и здоровье, а также поведения в болезни:
- «Опросник восприятия болезни» IPQ-R [Рассказова, 2016; Moss-Morris, 2002]. Методика разработана с целью выявления наиболее распространенных представлений пациентов о своей болезни иее причинах, оцениваемых по шкалам длительности, цикличности, контроля и понимания болезни, а также эмоциональных переживаний. Пациенты оценивают каждое утверждение по 5-балльной шкале (1 — полностью не согласен; 5 — полностью согласен). Показатель идентичности болезни представлен разницей количества повседневных симптомов и симптомов, которые пациент относит к заболеванию. Показатель, равный 0, свидетельствует о хорошей идентичности болезни.
- «Опросник убеждений в отношении тела и здоровья» (CABAH) [Рассказова, 2013; Rief, 2003; Rief, 1998]. Методика включает 39 пунктов, направленных на оценку убеждений в отношении своего здоровья и телесных ощущений, а именно: склонности к переоценке телесных ощущений, отслеживанию в норме редко встречающихся ощущений и др. Пациенту предлагается оценить каждое утверждение по 4-балльной шкале (1 — полностью несогласен; 4 — полностью согласен).
- «Шкала оценки поведения в отношении болезни» (SAIB) [Рассказова, 2013; Rief, 2003а]. Методика включает 25 утверждений, направленных на оценку поведения пациента в ситуации болезни, а именно: склонности перепроверять диагноз у других специалистов, выражать жалобы окружающим людям, акцентировать внимание на соматических ощущениях, подтверждающих нарушения функционирования и др. Пациенту предлагается оценить каждый вопрос по 4-балльной шкале (1 — полностью не согласен; 4 — полностью согласен).
- Шкала комплайенса Мориски-Грин [Morisky, 1986]. Методика направлена на оценку степени несоблюдения медицинских рекомендаций пациентами и включает в себя 4утверждения об отношении пациента к приему лекарств («Нередко я забываю принимать прописанные мне лекарства», «Я бываю невнимателен к приему назначенных мне лекарств», «Иногда, когда мне становится лучше, я перестаю принимать прописанные мне лекарства раньше времени», «Если я чувствую себя хуже после приема прописанных лекарств, я могу прервать прием лекарств или пропустить следующий прием»). Каждое утверждение предлагается оценить по 5-балльной шкале (1 — полностью не согласен; 5 — полностью согласен). Пациенты, набравшие наименьшее количество баллов (4 балла), считаются менее склонными к нарушению врачебных рекомендаций.
- Краткое клинико-психологическое интервью. Пациентам были заданы вопросы оповседневных соматических симптомах («Какие симптомы Вы чаще всего испытываете (боль, тошнота, усталость, головокружение и т.д.)?»), симптомах заболевания («Какие из перечисленных симптомов Вы относите к болезни, в связи с которой находитесь в клинике?»), а также об отношении к необходимости соблюдения обязательных и желательных медицинских рекомендаций («Какие медицинские рекомендации, по Вашему мнению, обязательны для соблюдения при Вашем заболевании, а какие — желательны?»).
Обработка данных проводилась при помощи программы SPSS Statistics 26 и включала методы описательной статистики и сравнения групп (t-критерий Стьюдента с проверкой равенства дисперсий при помощи критерия равенства дисперсий Ливиня), корреляционный анализ (критерий Пирсона) и регрессионный анализ (анализ модерации).
Результаты
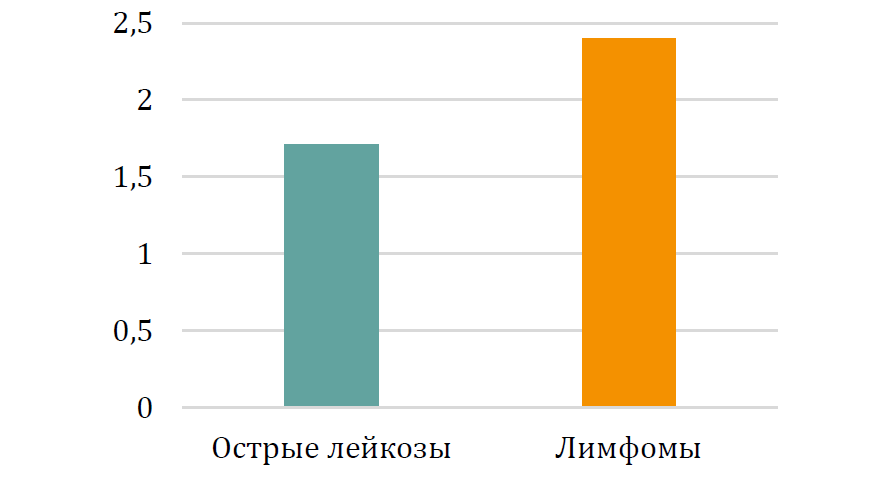
Склонность к нарушению медицинских рекомендаций у пациентов с острыми лейкозами в сравнении с пациентами с лимфомами. Пациенты исследуемых групп значимо различались по склонности к нарушению медицинских рекомендаций (t(106)=-3.55, p<0.01; острые лейкозы — M=1.71; SD=0.89, лимфомы — M=2.40; SD=1.11). Хотя все пациенты были не склонны к нарушению медицинских рекомендаций, как показано на рисунке 1, пациенты с острыми лейкозами в меньшей степени нарушали предписанный врачом режим лечения по сравнению с пациентами с лимфомами.
Рис. 1. Склонность к нарушению медицинских рекомендаций у пациентов с острыми лейкозами и лимфомами
Cвязь представлений о болезни и ее причинах, теле и здоровье и поведения в болезни с приверженностью лечению и представлениями о медицинских рекомендациях. При проведении корреляционного анализа с использованием критерия Пирсона были выявлены значимые корреляции между шкалами восприятия болезни, ее причин, тела и здоровья и поведения в болезни с приверженностью лечению и представлениями о медицинских рекомендациях (табл. 2).
В группе острых лейкозов представления о психологических причинах развития заболевания оказались положительно связаны со склонностью к нарушению медицинских рекомендаций, а совершение полезных действий, направленных на заботу о здоровье, было отрицательно связано с нарушением врачебных предписаний. Пациенты, уверенные в возможности контролировать болезнь при помощи лечения, сообщали о более широком спектре обязательных медицинских рекомендаций, которые нужно выполнять из-за основного заболевания. К таким рекомендациям пациенты относили изменение образа жизни и соблюдение лечебно-охранительного режима. Пациенты, предполагавшие, что воздействие факторов риска стало основной причиной болезни, сообщали о более широком спектре желательных медицинских рекомендаций.
Пациенты с лимфомами, уверенные в том, что причиной заболевания стали проблемы с иммунитетом, были менее склонны к нарушению медицинских рекомендаций и сообщали о большем спектре медицинских рекомендаций, обязательных для выполнения, а сообщавшие о непереносимых телесных ощущениях реже нарушали медицинские рекомендации. Пациенты, уверенные в контроле заболевания при помощи лечения и понимавшие свою болезнь, называли меньше желательных для соблюдения медицинских рекомендаций.
Таблица 2. Описательные статистики и корреляции между показателями представлений о болезни и ее причинах, теле и здоровье, и поведения в болезни и приверженности лечению и представлений о медицинских рекомендациях (острые лейкозы (N=51)/ лимфомы (N=58))
|
Шкалы |
Острые лейкозы M(SD) |
Лимфомы M(SD) |
Склонность к нарушению медицинских рекомендаций |
Обязательные медицинские рекомендации |
Желательные медицинские рекомендации |
|
Представления о болезни и ее причинах (IPQ-R) |
|||||
|
Идентичность заболевания |
1.16 (1.35) |
0.47 (0.94) |
-.03/.04 |
.20/.11 |
.08/.02 |
|
Длительность |
2.77 (1.03) |
2.89 (0.89) |
.12/.13 |
.02/-.21 |
-.14/.06 |
|
Цикличность |
2.78 (0.96) |
2.89 (0.88) |
.23/-.10 |
.07/-.01 |
-.06/.08 |
|
Последствия |
3.46 (0.95) |
3.01 (1.12) |
-.04/.05 |
.22/.07 |
.11/-.07 |
|
Личный контроль |
3.50 (0.84) |
3.39 (0.94) |
-.04/-.04 |
.02/.15 |
.28/.04 |
|
Контроль лечения |
4.45 (0.58) |
4.35 (0.66) |
-.04/-.15 |
.30*/.11 |
.00/-.31 |
|
Понимание болезни |
3.75 (0.99) |
4.07 (0.85) |
-.23/-.11 |
.01/-.05 |
.12/-.27 |
|
Эмоциональные репрезентации |
3.19 (1.19) |
2.89 (1.00) |
.14/-.16 |
.08/.01 |
-.07/.10 |
|
Психологические причины |
2.46 (0.90) |
2.60 (0.90) |
.32*/.03 |
-.01/.05 |
.28/.13 |
|
Факторы риска |
1.91 (0.61) |
2.11 (0.64) |
.10/-.14 |
-.07/.15 |
.35*/-.14 |
|
Иммунитет |
3.16 (0.90) |
3.15 (0.97) |
-.16/-.31* |
.09/.45** |
0.10/-.12 |
|
Случайность |
2.25 (0.85) |
2.16 (0.80) |
.04/.00 |
.08/.06 |
.16/.15 |
|
Представления о теле и здоровье (CABAH) |
|||||
|
Катастрофизация |
2.38 (0.45) |
2.28 (0.29) |
.02/.17 |
-.12/.01 |
-.09/.03 |
|
Автономные ощущения |
2.40 (0.60) |
2.22 (0.51) |
.05/.17 |
.04/-.23 |
.27/-.01 |
|
Телесная слабость |
2.46 (0.53) |
2.30 (0.61) |
.05/.03 |
-.12/-.03 |
-.09/.20 |
|
Непереносимость телесных симптомов |
2.37 (0.54) |
2.32 (0.60) |
.01/-.33* |
-.20/.22 |
-.08/.15 |
|
Привычки, связанные со здоровьем |
3.01 (0.63) |
2.95 (0.65) |
-.34*/.11 |
-.04/.22 |
-.11/.12 |
|
Соматосенсорная амплификация |
2.54 (0.49) |
2.33 (0.49) |
.06/.25 |
.04/-.14 |
-.04/.02 |
|
Поведение в болезни (SAIB) |
|||||
|
Проверка диагноза |
2.20 (0.57) |
2.27 (0.66) |
.08/.05 |
-.18/.08 |
-.13/.20 |
|
Выражение жалоб |
2.37 (0.45) |
2.26 (0.47) |
.14/.06 |
-.10/.02 |
-.12/.18 |
|
Лечение/прием лекарств |
2.25 (0.59) |
1.98 (0.61) |
.07/.10 |
-.09/-.08 |
-.03/.10 |
|
Последствия болезни |
2.23 (0.43) |
2.21 (0.45) |
.07/.21 |
-.20/.17 |
.19/.11 |
|
Сканирование тела на предмет нарушений |
2.42 (0.59) |
2.37 (0.63) |
-.07/-.03 |
-.07/.25 |
-.18/.24 |
|
Приверженность лечению (MG) |
|||||
|
Склонность к нарушению медицинских рекомендаций |
1.71 (0.89) |
2.40 (1.11) |
1 |
.04/.02 |
.05/.10 |
Примечания. ** — корреляция значима на уровне p<0.01 (двухсторонняя), * — корреляция значима на уровне p<0.05 (двухсторонняя).
Связь представлений о болезни и ее причинах, теле и здоровье, и поведения в болезни с приверженностью лечению у пациентов с острыми лейкозами в сравнении с пациентами с лимфомами: результаты анализа модерации. Для выявления роли клинической группы, восприятия болезни, тела и здоровья, а также поведения в болезни в отношении приверженности лечению проводилась серия анализов модерации (табл. 3), где зависимой переменной выступала описанная выше шкала оценки соблюдения медицинских предписаний. Независимыми переменными на первом шаге анализа являлись возраст пациентов (в связи с различиями в возрасте) и клиническая группа (стандартизованные — Z). На втором шаге в анализ были пошагово добавлены репрезентации болезни, тела и здоровья и поведения в болезни, а на третьем шаге пошагово включались переменные-модераторы.
Таблица 3. Анализ модерации: связь показателей представлений о болезни и ее причинах, теле и здоровье, и поведения в болезни с показателями приверженности лечению у пациентов с острыми лейкозами и лимфомами
|
Взаимодействие НП и НП |
ЗП: Склонность к нарушению рекомендаций |
|
|
β |
ΔR² |
|
|
1 шаг: |
||
|
1. Возраст |
0.09 |
11.4% |
|
2. Лимфомы |
0.30** |
|
|
2 шаг: |
||
|
Представления о теле и здоровье |
9.6% |
|
|
1. Привычки, связанные со здоровьем |
-0.06 |
|
|
Представления о болезни и ее причинах |
||
|
2. Иммунитет |
-0.27** |
|
|
3. Психологические причины |
0.19* |
|
|
3 шаг: |
||
|
Представления о теле и здоровье |
|
|
|
1. Привычки, связанные со здоровьем*Лимфомы |
0.22* |
6.3% |
|
Представления о болезни и ее причинах |
||
|
2. Иммунитет*Лимфомы |
-0.07 |
|
|
3. Психологические причины*Лимфомы |
-0.13 |
|
Примечания. НП — независимая переменная, ЗП — зависимая переменная, * — различия значимы на уровне 0.05 (двухсторонняя), **— различия значимы на уровне 0.01 (двухсторонняя).
По результатам первого шага во всех группах более молодые пациенты в меньшей степени склонны к нарушению медицинских рекомендаций, а пациенты с лимфомами, в отличие от пациентов с острыми лейкозами, в большей степени были склонны нарушать предписанные врачом рекомендации.
На втором шаге анализа также были получены значимые результаты, характерные для пациентов двух клинических групп: пациенты, предполагавшие, что их заболевание развилось из-за проблем с иммунитетом, в меньшей степени были склонны к нарушению медицинских рекомендаций, а пациенты, уверенные в том, что причиной болезни стали психологические проблемы, напротив, в большей степени были склонны нарушать предписания врачей.
На третьем шаге был выявлен один эффект модерации, достигший принятого уровня значимости. Несмотря на то, что по результатам второго шага анализа у пациентов двух групп представления о соблюдении здоровых привычек были не связаны значимо со склонностью к нарушению рекомендаций, у пациентов с лимфомами, в отличие от пациентов с острыми лейкозами, представления о важности направленных на поддержание здоровья действий не были связаны со склонностью нарушать медицинские рекомендации. Напротив, в группе острых лейкозов был выявлен значимый отрицательный эффект: пациенты, уверенные в необходимости выполнения полезных привычек и действий, были менее склонны к нарушению медицинских рекомендаций. Полученные результаты были проверены при помощи простых регрессий (в группе лейкозов — β=-0.34, p<0.05; в группе лимфом — β=0.11, p=0.43).
Обсуждение результатов
Приверженность лечению у пациентов с острыми лейкозами в сравнении с пациентами с лимфомами. Первая гипотеза, предложенная нами, получила свое подтверждение: действительно, пациенты с острыми лейкозами лучше придерживаются рекомендаций врача по сравнению с пациентами с лимфомами. В целом, принимая во внимание результаты предыдущих исследований, можно сказать, что приверженность лечению у пациентов с онкогематологическими заболеваниями варьируется [Bouwman, 2017; Foulon, 2011], что может объясняться непониманием своего заболевания, низкой осведомленностью пациентов о возможных методах контроля болезни, а также неуверенностью пациентов в личном контроле и контроле лечения.
Cвязь представлений о болезни и ее причинах, теле и здоровье, и поведения в болезни с приверженностью лечению и представлениями о медицинских рекомендациях. Вторая гипотеза, предложенная нами, нашла частичное подтверждение относительно связи контроля лечения и представлений об обязательных медицинских рекомендациях у пациентов с острыми лейкозами: пациенты, уверенные в возможности контролировать болезнь при помощи назначенной лечащим врачом схемы лечения, сообщали о большем спектре медицинских рекомендаций, обязательных к выполнению. Однако пациенты, сообщавшие о понимании своей болезни и о контроле ее при помощи лечения, напротив, заявляли о меньшем спектре желательных медицинских рекомендаций. С нашей точки зрения, данный результат может объясняться тем, что пациенты с высокими показателями по шкалам понимания болезни и контроля лечения, считают, что все рекомендации врачей в процессе лечения носят не желательный, а обязательный для выполнения характер. В ранее проведенных исследованиях были получены иные результаты: у пациентов с раком молочной железы идентичность болезни, воздействие факторов риска и проблемы с иммунитетом как причины болезни оказались связаны со снижением приверженности лечению, а понимание заболевания и представление о незначительных последствиях болезни у пациентов с артериальной гипертензией, напротив, выступали предикторами более высокой приверженности лечению [Sováriová Soósová, 2023; Zhao, 2022]. Интересно, что наши результаты относительно факторов риска и проблем иммунитета как причин болезни не согласуются с результатами одного из упомянутых исследований: пациенты с лимфомами, уверенные в том, что болезнь развилась из-за проблем с иммунитетом, были менее склонны нарушать рекомендации врача и сообщали о большем спектре обязательных для выполнения медицинских предписаний в отличие от пациентов с раком молочной железы, а пациенты с острыми лейкозами, уверенные в развитии болезни из-за воздействия факторов риска, предъявляли более широкий спектр медицинских рекомендаций. Предположительно, онкогематологические пациенты действительно считали, что большая приверженность рекомендациям врача и осведомленность об обязательных к выполнению медицинских рекомендациях позволит снизить негативное воздействие перечисленных факторов на болезнь и тем самым улучшит ее течение.
Связь представлений о болезни и ее причинах, теле и здоровье и поведения в болезни с приверженностью лечению у пациентов с острыми лейкозами в сравнении с пациентами с лимфомами: результаты анализа модерации. Вопреки третьей гипотезе был выявлен единственный специфический эффект для пациентов с острыми лейкозами, заключавшийся в отрицательной связи представлений о здоровых привычках и склонности к нарушению медицинских рекомендаций. В группе пациентов с лимфомами такая связь не была обнаружена вовсе. Иными словами, группа пациентов с острыми лейкозами является наиболее уязвимой и нуждающейся в психологической работе группой. Особое внимание необходимо уделить психологической работе с убеждениями о важности здоровых привычек с целью профилактики нарушения медицинских рекомендаций, возникновения осложнений (в частности, заражения грибковой инфекцией) и снижения эффективности терапии, поскольку ведение здорового образа жизни, наряду с химиотерапией, является необходимой для полноценного и эффективного лечения мерой при злокачественных заболеваниях крови [Stemler, 2023]. Практическая значимость полученных данных состоит в определении специфичных для острых лейкозов и лимфом связей представлений о болезни и здоровье и следования медицинским рекомендациям, а также выявлении мишеней психологической работы с пациентами исследуемых групп. Проведение дальнейших исследований поможет дополнить представления о мишенях психологической работы и разработать программы психокоррекционных и психопрофилактических интервенций, в т.ч. в рамках когнитивно-бихевиоральной психотерапии, с целью применения их в условиях онкогематологических стационаров для повышения приверженности лечению и эффективности терапевтического процесса.
К ограничениям исследования можно отнести, во-первых, его корреляционный дизайн. Во-вторых, использованные нами методы оценки приверженности лечению не позволяют объективно оценить приверженность лечению у пациентов исследуемых групп, а, в-третьих, группы не полностью соответствуют по возрасту, в связи с чем нами был проведен статистический контроль эффекта возраста. С нашей точки зрения, планирование дальнейших исследований представлений о болезни и их связи с приверженностью лечению у пациентов с острыми лейкозами и лимфомами следует проводить с учетом вышеуказанных нами ограничений, а также с учетом формы заболевания, применяемых методов лечения как внутри клинической группы, так и от пациента к пациенту.
Выводы
- Приверженность лечению у пациентов с острыми лейкозами выше по сравнению с пациентами с лимфомами, однако группы не различаются по предъявляемым обязательным и желательным медицинским рекомендациям.
- При острых лейкозах контроль лечения связан с увеличением спектра обязательных медицинских рекомендаций, а представления о воздействии факторов риска как причине болезни — с увеличением спектра желательных медицинских рекомендаций. Представления о психологических причинах болезни связаны сповышением склонности к нарушению медицинских рекомендаций, а привычки в отношении здоровья — со снижением склонности к нарушению медицинских рекомендаций.
При лимфомах контроль лечения и понимание болезни связаны с уменьшением спектра желательных медицинских рекомендаций. Представления о нарушениях в работе иммунитета как причине болезни при лимфомах связано со снижением склонности к нарушению медицинских рекомендаций и расширением спектра обязательных медицинских рекомендаций. Непереносимость телесных симптомов при лимфомах связана со снижением склонности к нарушению медицинских рекомендаций.
- Пациенты с острыми лейкозами, уверенные в том, что болезнь развилась в связи с психологическими причинами и не уверенные в необходимости соблюдения привычек, связанных со здоровьем, более склонны к нарушению медицинских рекомендаций. Пациенты с лимфомами, уверенные в том, что нарушения в иммунной системе не являются причиной болезни, более склонны к нарушению медицинских рекомендаций.
- Привычки, связанные со здоровьем, выступают предиктором снижения склонности к нарушению медицинских рекомендаций у пациентов с острыми лейкозами.